Часто задаваемые вопросы
01. Принимаете ли вы пациентов со многими запущенными проблемами стоп?
Клиника подологии занимается различными проблемами кожи стоп. В клинике имеется развернутый штат врачей, включающий дерматологов, подологов, ортопеда и хирурга. В случае выраженности каких-то процессов и длительности их течения, а также отягощенности соматического статуса больного, решение о ведение пациента принимается врачами совместно.
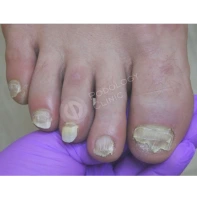
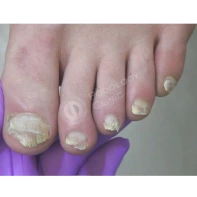
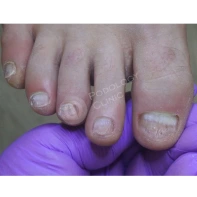
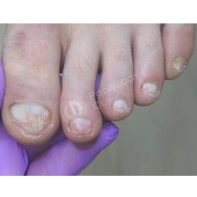
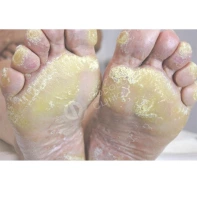
Из наиболее частых патологий на приеме обычно встречается: запущенная грибковая инфекция стоп с 20-ти летним анамнезом, вирусные бородавки кожи различной локализации с вариабельным временным промежутком, а также различные патологии стоп связанные с длительным течением сахарного диабета в анамнезе.
В случае выраженных соматических заболеваний или возрастных ограничений пациента к тем или иным процедурам, могут быть предложены различные манипуляции, в том числе медицинский педикюр, поддерживающего характера.
На первичной консультации врач оценивают жалобы, а также клиническую картину, исходя из которых и принимается решение о дальнейшем ведении пациента. Кроме того, в процессе работы пациенту могут быть рекомендованы определенные лабораторные исследования, что помогает контролировать выбранный метод лечения.
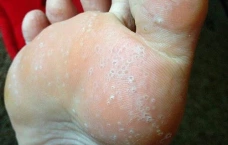
02. От чего могут образовываться трещины на пятках? Кремы, педикюр — ничего не помогает, страдаю уже пару лет, при том, что вес нормальный, грибка на ногах вроде нет.
Трещины на пятках - довольно частая жалоба, которую можно услышать от наших пациентов.
Трещины могут образоваться как на коже с активным гиперкератозом, так и на неутолщенном эпидермисе.
На фоне избыточного гиперкератоза трещины появляются вследствие неспособности этого слоя кожи выдерживать нагрузку: толстый, жесткий роговый слой лопается под собственным весом человека.
А сам гиперкератоз появляется либо из-за деформации стопы (плоскостопие), либо из-за некорректной и агрессивной обработки кожи.
На неутолщенной коже трещины могут образоваться по нескольким причинам. Поэтому всегда нужен очный осмотр дерматолога и тщательный сбор анамнеза.
Во-первых, необходимо исключить инфекционную природу данной патологии – грибковое поражение.
Во-вторых, важно понять, являются ли трещины самостоятельной патологией или симптомом какого-то другого заболевания.
К эндогенным причинам трещин на коже стоп относятся:
- дефицит витамина А, Е, D, группы В
- дефицит цинка
- железодефицитная анемия
- гипотиреоз
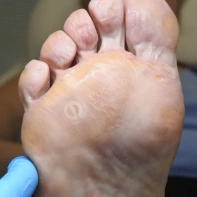
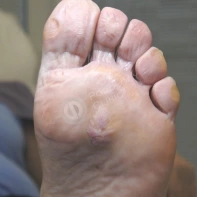
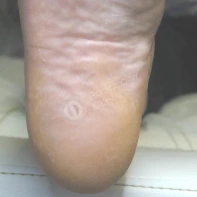
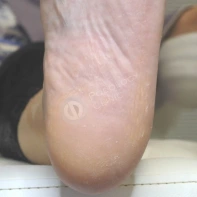
03. Как отличить натоптыш от бородавки? Я была уверена, что у меня натоптыши на ступне, а мастер педикюра в салоне настаивает, что это бородавки и говорит, что не занимается ими. Не знаю, к какому врачу теперь обращаться.
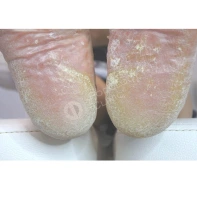
- Натоптыши представляют собой участки гиперкератоза желтоватого оттенка в местах наибольшего трения, естественный кожный рисунок не меняется, утолщается роговый слой.
- Натоптыши на кожи стоп появляются как ответная защитная реакция на длительное трение и внешнее давление, к примеру, тесной обувью или в результате нарушения биомеханики стопы из-за плоскостопия.
- Натоптыши хорошо подвергаются коррекции при правильной гигиенической обработке, при ношении индивидуальных ортопедических стелек и использовании рекомендованных косметических средств.
Для уточнения диагноза пациентам рекомендовано обратиться к дерматологу, который даст рекомендации по уходу и методу борьбы с данным недугом.
С омозолелостью стоп (множественные натоптыши) успешно справляют подологи во время медицинского педикюра или матера педикюра, деликатно обрабатывая участки гиперкератоза. Ношение индивидуальных стелек и удобной, комфортной обуви позволяет профилактировать их появление.
Вирусные подошвенные бородавки являются доброкачественным новообразованием кожи, которые вызываются вирусом папилломы человека. Клинически проявляются бородавки в виде папул на любом участке кожи стопы, с точечными тромбироваными сосудами на поверхности, при хождении пациент испытывает интенсивную боль.
Подошвенные бородавки, в отличие от натоптышей, являются исключительно врачебной компетенцией и требуют лечения.
Отмечаются характерные отличия бородавки от натоптыша.
- В отличие от натоптыша, вирусная бородавка изменяет естественный кожный рисунок, так как вирус встраивается в днк клетки и клетка начинает продуцировать не свойственные эпителиальные клетки по типу «цветной капусты».
- Интенсивная, острая боль при боковом сдавливании бородавки — также является отличием от натоптыша.
- Повышенная кровоточивость бородавок при малейшем травматизации.
- Характерная дерматоскопическая картина.
Вам очень повезло попасть к такому сознательному мастеру педикюра, так как действительно бородавки не являются его компетенцией. Лечением вирусных бородавок занимается врач дерматолог.
04. В чем отличие медицинского педикюра от обычного - эстетического?
Эстетический педикюр и маникюр подразумевают поверхностную (не глубокую!) обработку ногтевых пластин и кожи. Важное значение имеет создание именно красоты и эстетики работы: правильная, одинаковая форма ногтей, всевозможные дизайны и нанесение лакового или гель-лакового покрытия.
При медицинской обработке, когда имеет место быть поражение/изменение ногтевых пластин, речь о сохранении формы или эстетической красоте совершенно не идёт! Возникшая проблема требует решения, а не маскировки.
Например, при грибковом поражении, очаг инфекции необходимо максимально санировать. Это означает, что нужно зачистить ногтевую пластину так, чтобы не осталось поражённой ткани.
Медицинский педикюр подразумевает индивидуальный подход к каждому пациенту, а также решение каких-либо проблем на стопах:
- видоизменение ногтевых пластин;
- мозоли;
- гиперкератоз;
- трещины;
- болевой синдром.
05. Причины возникновения натоптышей? Как их избежать? Каковы методы лечения в случае их появления?
Причин возникновения кератоза и гиперкератоза, а именно натоптышей и мозолей, несколько. Главной из них является - локальное давление на конкретную зону кожи стопы, которое оказывают:
- модельная обувь,
- высокая ходовая нагрузка (каблук),
- большой вес пациента,
- деформация пальцев стоп как генетическая, так и приобретенная,
- плоскостопие поперечное или продольно-поперечное,
- наличие hallux valgus,
- полая стопа,
- молоткообразие пальцев стоп.
Следующей причиной могут являться:
- наличие сахарного диабета,
- заболевания сердечно-сосудистой системы,
- варикозное расширение вен нижних конечностей.
Для снижения давления следует подбирать комфортную, свободную в передней части стопы обувь, с каблуком 2-4 см. Если вы не в состоянии изменить свой образ жизни, то следует особое внимание уделить уходу за ногами - регулярному педикюру.
В нашей Клинике Подологии осуществляется 2 метода лечения:
- Механическое удаление.
- Снижение давления на стопу путем использования индивидуальных стелек и индивидуальных ортезов, изготовление которых контролируется специалистом Клиники Подологии после диагностики с учетом особенностей Вашей стопы, а также веса тела, вида спорта, уровня нагрузки и наличия травм.
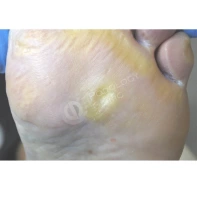
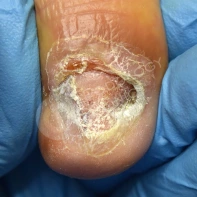
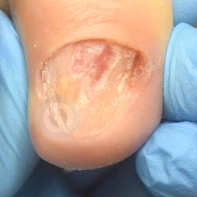
06. Причины возникновения трещины в пяточной области стопы? Каким образом осуществляется лечение? Каковы методы лечения? Как избежать появления трещин?
Причина появления глубоких трещин в одновременном присутствии ороговевших натоптышей (гиперкератоза) и общей сухости кожи у пациента. Такой сухой участок гиперкератоза не выдерживает давления, которое оказывается на него при ходьбе, и трескается.
Глубина трещины может быть разной: от незначительной до очень глубокой вплоть до сосочкового слоя дермы, где расположены сосуды. В последнем случае при давлении на стопу пациента сильно беспокоят боль и выделение крови из трещины. Иногда гиперкератоз и сухость могут быть вызваны грибковой инфекцией стоп (микозом).
Для заживления трещины специалистом Клиники Подологии осуществляется спиливание всего участка ороговевшей кожи и максимально глубоко по бокам трещины. Не меньше, чем через 2 недели процедуру повторяют. Если в появлении проблемы виноват микоз стоп, то специалист назначит соответствующее лечение.
Для предотвращения появления трещин следует строго придерживаться графика педикюра (1 раз в 3 недели) и обязательно постоянно использовать специализированные подологические средства таких ведущих производителей в области подологии, как «Akileine», «Suda», «Gehwol», «Peclavus». Крема должны содержать высокий процент мочевины и наноситься на кожу 1-2 раза в день.
Как при назначении лечения, так и для предотвращения появления трещин мы рекомендуем применение индивидуальных стелек, изготовление которых контролируется специалистом Клиники Подологии после диагностики с учетом особенностей Вашей стопы, а также веса тела, вида спорта, уровня нагрузки и наличия травм.
07. Каковы причины образования трещины между пальцев стоп и постоянного состояния опрелости? Как проводится лечение данной патологии? Возможно ли это предотвратить?
Данная проблема связана с повышенным потоотделением (гипергидрозом) или микозом кожи в межпальчиковых пространствах:
- если причиной является гипергидроз, то постоянная влажность в межпальцевых пространствах и плохая их вентиляция приводят к набуханию кожи и ее отторжению.
- если причиной является микоз (грибок кожи), то отличительными признаками становятся сильный зуд между пальцев, специфический резкий запах.
В обоих случаях появляются эрозии, трещины, достаточно болезненные при ходьбе. Кроме того, микроорганизмами может быть вызван воспалительный процесс.
В первом случае справиться с этой проблемой в нашей клинике Клинике Подологии помогает индивидуальный подбор специализированных подологических средств по уходу в домашних условиях таких ведущих производителей в области подологии, как «Akileine», «Suda», «Gehwol», «Peclavus», в крайних случаях проводятся инъекции препаратов, содержащих ботулотоксин (ботокс, Диспорт).
Во втором случае, если причиной является микоз, специалист Клиники Подологии после первичного осмотра и составления анамнеза назначит соответствующее лечение. При соблюдении этих рекомендаций вы в кратчайшие сроки почувствуете улучшение вашего состояния.
Предотвратить данную патологию возможно путем профилактирования появления трещин между пальцами. С этой целью при наличии гипергидроза необходимо носить легкую, проветриваемую обувь (если зимой, то без меха), менять уличную обувь на офисную на работе, использовать антиперспиранты для стоп.
Во избежание присоединения грибковой инфекции использовать профилактические средства содержащие клотримазол при посещении SPA и фитнес-центров, салонов красоты, кабинетов педикюра при банях и массажных салонах, а также при тесном контакте с источником инфекции, например, у одного из членов семьи наблюдается присутствие онихомикоза (грибка ногтей).
08. Каковы причины возникновения мозоли сверху на мизинце ноги? Как проводится лечение данной патологии? Возможно ли это предотвратить?
Главной из причиной возникновения мозоли на верхней поверхности мизинца ноги является локальное давление на конкретную зону кожи стопы, которое оказывают:
- модельная обувь,
- высокая ходовая нагрузка (каблук),
- деформация пальцев стоп как генетическая, так и приобретенная,
- плоскостопие поперечное или продольно-поперечное,
- полая стопа.
При наличии утолщения рогового слоя кожи как поверхностного, так и внутрикожного специалистом Клиники Подологии осуществляется механическое удаление мозоли. В любом случае рекомендуется ношение комфортной, свободной обуви в передней части стопы, с каблуком 2-4 см, и специальных защитных гелевых или тканных корректоров.
Рекомендуется снижение давления на данную зону стопы путем использования индивидуальных стелек и индивидуальных ортезов, изготовление которых контролируется специалистом Клиники Подологии после диагностики с учетом особенностей Вашей стопы, а также веса тела, вида спорта, уровня нагрузки и наличия травм. Если вы не в состоянии изменить свой образ жизни, то следует особое внимание уделить уходу за ногами - регулярному педикюру.
09. Каковы причины возникновения мозоли между пальцев ног? Как проводится лечение данной патологии? Возможно ли это предотвратить?
Возникновение мозоли между пальцами вызвано давлением суставов соседних пальцев. Это может быть спровоцировано:
- плоскостопием,
- деформацией пальцев стоп как генетической, так и приобретенной,
- модельной обувью,
- высокой ходовой нагрузкой (обувью с высоким каблуком),
- обувью с узким носом или меньшей степенью полноты.
Значительно облегчить и даже вылечить данную проблему помогут специалисты Клиники Подологии. Пациенту проводится выпиливание мозоли и назначается последующее ношение межпальцевого гелевого корректора. Корректоры могут быть индивидуальными, сделанными врачом Клиники Подологии, или универсальными, представленными в нашей широкой линии подологических средств. С целью предотвращения появления мозолей, вам необходимо отказаться от неудобной обуви.
10. Каковы причины возникновения сухости кожи ног? В чем особенности ухода в данном случае?
Сухость кожи ног обычно вызвана дисбалансом гормональной системы и требует обследования у врача. В любом случае вы можете обратиться к ведущему специалисту Клиники Подологии для получения консультации, где вам не только проведут визуальный осмотр ваших ног, но и разъяснят, как действовать дальше, а также дадут рекомендации по уходу в домашних условиях.
Для устранения данной патологии используют специализированные подологические средства таких ведущих производителей в области подологии, как «Akileine», «Suda», «Gehwol», «Peclavus», подобранные специалистами нашей клиники индивидуально для каждого пациента, с обязательным их ежедневным применением.
11. Почему возникают шишки на поверхности пальцев? Как избавиться?
Главной из причин является - локальное давление на конкретную зону кожи стопы, которое оказывают:
- модельная обувь,
- высокая ходовая нагрузка (каблук),
- деформация пальцев стоп как генетическая, так и приобретенная,
- плоскостопие поперечное или продольно-поперечное,
- полая стопа.
При наличии утолщения рогового слоя кожи как поверхностного, так и внутрикожного специалистом Клиники Подологии осуществляется механическое удаление мозоли. В любом случае рекомендуется ношение свободной обуви и специальных защитных гелевых или тканных корректоров. Рекомендуется снижение давления на данную зону стопы путем использования индивидуальных стелек и индивидуальных ортозов, изготовление которых контролируется специалистом Клиники Подологии после диагностики с учетом особенностей Вашей стопы, а также веса тела, вида спорта, уровня нагрузки и наличия травм. Для снижения давления следует подбирать комфортную, свободную в передней части стопы обувь, с каблуком 2-4 см. Если вы не в состоянии изменить свой образ жизни, то следует особое внимание уделить уходу за ногами - регулярному педикюру.
12. Каковы причины возникновения подногтевой мозоли? Как проводится лечение данной патологии? Возможно ли это предотвратить?
Единственная причина появления подногтевой мозоли – деформация ногтевой пластины, а именно ее скручивание.
Причин этому может быть несколько:;
- давление, оказываемое на пальцы стоп обувью,
- травмы ногтя в прошлом,
- генетическая предрасположенность,
- грибковые заболевания (онихомикоз),
- некорректный педикюр.
При наличии утолщения рогового слоя кожи как поверхностного, так и внутрикожного специалистом Клиники Подологии осуществляется механическое удаление мозоли. В дальнейшем ваш лечащий подолог назначит применение методов ортонексии. Ортонексия — это подологические методы исправления искривленных ногтей с помощью специальных тканевых материалов, скоб или пластин. Для предупреждения скручивания ногтевой пластины следует подбирать комфортную, свободную в передней части стопы обувь, с каблуком 2-4 см. Если вы не в состоянии изменить свой образ жизни, то следует особое внимание уделить уходу за ногами - регулярному педикюру.
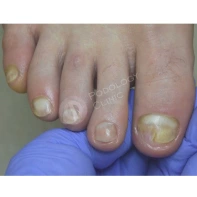
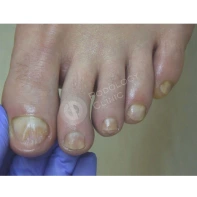
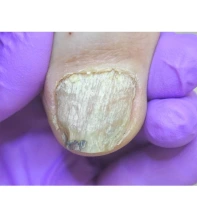
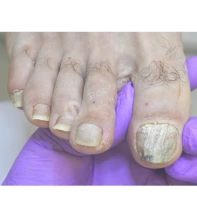
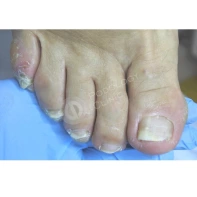
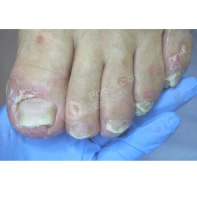
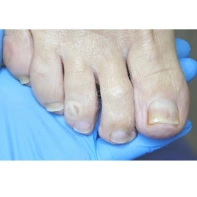
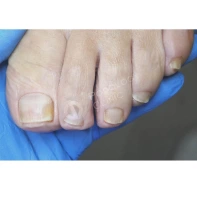
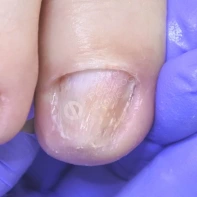
13. Почему утолщаются, скручиваются, крошатся, желтеют ногти на ногах? Каковы методы лечения? Как предотвратить появление данных патологий?
Существует множество причин для возникновения патологий ногтей на ногах: давление, оказываемое на пальцы стоп обувью, травмы ногтя в прошлом, генетическая предрасположенность, грибковые заболевания (онихомикоз), некорректный педикюр. Если пациент носит узкую обувь, то давление на боковые валики пальца передается на боковой край ногтя, и он постепенно скручивается.
Вернуть изначальную форму ногтю возможно в нашей Клинике Подологии с помощью передовых методов ортониксии - установки специальных пластин и скоб на деформированный ноготь, а также скульптурного педикюра. Если причиной является микоз, специалист Клиники Подологии после первичного осмотра и составления анамнеза назначит соответствующее лечение. Если причиной изменения ногтя является травма, то необходима личная консультация у ведущего специалиста Клиники Подологии.
Рекомендаций по предупреждению данных отклонений множество. В каждом конкретном случае вы можете обратиться к ведущему специалисту Клинике Подологии для проведения консультации, где вы получите всю интересующую вас информацию.
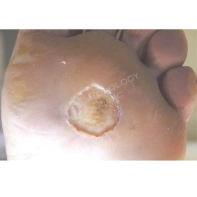
14. Что такое «куриная жопка» («желка»)? Каковы причины ее возникновения? Нужно ли ее лечить? Каким образом осуществляется лечение? Как предотвратить появление?
«Куриная» мозоль или «куриная попка» в научном мире именуется – стержневая кератома. Свое название в народе стержневая кератома получила за идентичность с куриной гузкой, где перья, скапливаясь, напоминают стержни.
Стержни стержневой кератомы – это ороговевшие вросшие клетки. Эта разновидность твердой мозоли возникает, чаще всего, из-за ношения тесной и неудобной обуви. Стержни врезаются в здоровые участки кожи и причиняют очень сильную боль.
Выделяют две главные причины возникновения стержневых мозолей:
- механическая – мозоль возникает из-за ношения тесной и неудобной обуви. В результате этого раздражения на кожу, клетки эпидермиса начинают активно расти и образуют утолщение в месте раздражения.
- физиологическая - различные виды плоскостопия, искривление и неправильная постановка стопы, изменение костной и суставной системы стопы.
Кератому нужно обязательно лечить. Если лечение не производится, через несколько лет кератома прорастает до кости и даже врастает в кость. При этом недостаточно лишь отказаться от неудобной обуви, которая и явилась причиной возникновения мозоли. Перед тем как начать лечение стержневой мозоли необходимо проконсультироваться у специалиста с целью выявления причины ее появления. В результате уже определяется метод лечения: хирургическое лечение, лазерная терапия (лазерокоагуляция) или криотерапия (криодеструкция).
Профилактика мозолей предусматривает ношение удобной обуви и защитных разгрузочных корректоров, применение лечебных средств, снимающих раздражение и образующих защитную пленку.
15. Как правильно стричь ногти детям на руках и ногах?
Есть несколько основных правил для обработки ногтей у детей.
- Для процедуры потребуются обработанные спиртом (антисептиком) маникюрные инструменты. В идеале лучше выделить для ребенка отдельные инструменты. Антисептиком обрабатываются также руки ребенка и мастера.
- Кутикула с птеригием (так называется пленка, растущая из-под кутикулы) служит для защиты матрикса. При очень тонкой коже у ребенка, убираем только заусеницы. Если кожа поплотней, отодвигаем кутикулу апельсиновой палочкой и немного срезаем верхушку кусачками.
- Длину ногтя не нужно укорачивать под корень, ноготь из-за этого может деформироваться, криво расти. Поэтому оставляем примерно 1-2 мм свободного края.
- Используем только мягкую пилочку. Если ребенок испытывает дискомфорт, можно ограничиться только подстриганием. Чтобы не нарушить структуру ногтевой пластины, подпиливать ноготки только по краю.
Важно! Не стригите ногти ребенку сразу после ванны. Этим можно спровоцировать расслоение ногтей, а из-за разбухшей кожи ногти можно обстричь «под мясо», травмировать кожу. В качестве декоративного покрытия используйте специальные лаки на водной основе.
16. Я поменяла мастера по педикюру и после первой процедуры стала отмечать через 2 недели неприятные ощущения в области краев ногтя 1-х пальцев стоп. Что это может быть? До этого не было никаких проблем с ногтями.
Неправильный педикюр – одна из самых распространенных причин вросшего ногтя. Вероятно, мастер слишком закруглил уголок либо обрезал ноготь очень коротко, чего делать категорически нельзя. Ногти на больших пальцах ног следует срезать строго по ровной линии, а их края должны приходиться до уровня края фаланги пальца.
На начальной стадии развития онихокриптоза нет особых видимых проявлений. Человек ощущает лишь небольшой дискомфорт. Позже ногтевая пластина начинает врезаться в боковые ногтевые валики, вызывая болевые ощущения и воспаление, загноение мягких тканей.
Изначально можно попробовать справиться с проблемой самостоятельно. На протяжении 3-5 дней ежедневно делать теплые ванночки для стоп с добавлением соли, мыльного раствора и антибактериальных препаратов.
После водной процедуры под размякшую ногтевую пластину помещают тонкий валик из марли или ваты, смоченный мирамистином, перекисью водорода или хлоргексидином. Этот жгутик меняют ежедневно, постепенно продвигая его в сторону основания ногтя. Если процедура не изменила ситуацию на протяжении недели, то следует обратиться к врачу.
Болезненные ощущения в районе уголков ногтя большого пальца также может вызвать длительное ношение слишком узкой обуви либо туфель на высоком каблуке, травма большого пальца, физические нагрузки при занятиях спортом, танцами, балетом, грибковые поражения.
17. Как проявляется псориаз ногтей? Как заподозрить и подтвердить?
Симптомами псориаза ногтей могут быть точечные углубления, белые пятна и точки, красные точки на лунке, крошащиеся ногти, а также отслоение, утолщение ногтевой пластины с рыхлыми подногтевыми массами и продольные кровоизлияния под ногтевой пластиной.
Конечно, псориаз ногтей можно заподозрить, если у больного имеются выраженные симптомы вульгарного псориаза. Иногда поражение ногтей может быть единственным проявлением псориаза. В пользу диагноза говорит наличие нескольких симптомов псориаза ногтей, также может понадобиться проведение дополнительных исследований (дерматоскопия, соскоб на грибковую инфекцию, в редких случаях - гистологическое исследование).
Часто псориаз ногтей сопровождает грибковая инфекция, поэтому необходимо обратиться к микологу для ее исключения.
18. Во время лечения онкологического заболевания начались серьезные проблемы с ногтями. Следует ли обращаться уже сейчас или можно дождаться окончания курса лечения?
Именно ногтевые пластины становятся «второй мишенью» во время противоопухолевого лечения. Токсичные препараты подавляют деление и рост клеток матрикса ногтей, в результате чего ногтевые пластины могут поменять цвет, изменить структуру и форму или полностью отслоиться. Обычно врач-онколог назначает профилактические меры по уходу за ногтями рук и ног: наносить на ногти рук и ног увлажняющий крем, исключить обрезной маникюр/педикюр и наращивание ногтей, избегать воздействия на ногтевые пластины химических средств.
Если произошло отслоение ногтей, ни в коем случае не стоит ждать, когда ногтевые пластины сами отпадут. Под ними начинает скапливаться влага и бактерии, может присоединиться грибковая инфекция. Лечение таких ногтей – длительный и хлопотный процесс, не всегда приводящий к желаемому результату. Не менее важно отслеживать состояние ногтей на ногах. Часто во время лечения онкологии они темнеют, трескаются, слоятся, врастают в ногтевой валик, что так же чревато инфицированием мягких тканей пальцев ног.
Поэтому, при возникновении малейшей проблемы с ногтями лучше сразу обратиться к подологу, пока не развились такие опасные заболевания ногтей как ониходистрофия (изменение структуры, формы и цвета ногтевых пластин), онихолиз (отслоение ногтей), меланонихия (изменение окраски ногтей с образованием черных или коричневых полосок), паронихия (воспаление тканей околоногтевого валика). Врач оценит ситуацию, назначит комплексную терапию и лечебные процедуры, которые будут способствовать восстановлению ногтей.