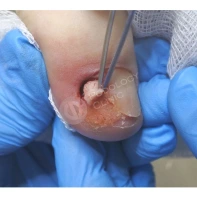
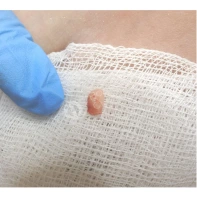
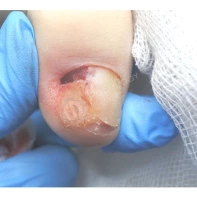
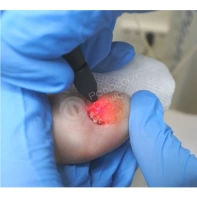
Дифференциальная диагностика новообразований кожи является трудной задачей. Сложность диагностики обусловлена многообразием опухолей и сходством клинических проявлений новообразований различного гистогенеза. Разберём самые часто встречающиеся доброкачественные образования.
Ноготь могут поражать и злокачественные опухоли. К ним относят болезнь Боуэна, плоскоклеточный рак и меланому. Первое, что должно насторожить, — это изменение цвета, нарушение целостности ногтевой пластины, дискомфортные ощущения. Разберём также и их.
- ДОБРОКАЧЕСТВЕННЫЕ НОВООБРАЗОВАНИЯ
- ПИОГЕННАЯ ГРАНУЛЁМА (БОТРИОМИКОМА)
- ПОДНОГТЕВАЯ БОРОДАВКА
- ОНИХОМАТРИКОМА
- КЕРАТОАКАНТОМА КОНЧИКА ПАЛЬЦА ИЛИ НОГТЯ
- ФИБРОКЕРАТОМА
- ОКОЛОНОГТЕВЫЕ ФИБРОМЫ
- ПОДНОГТЕВОЙ ЭКЗОСТОЗ
- МИКСОИДНАЯ КИСТА
- ГЛОМУСНАЯ ОПУХОЛЬ
- ЛЕЧЕНИЕ ДОБРОКАЧЕСТВЕННЫХ ПОДНОГТЕВЫХ И ОКОЛОНОГТЕВЫХ ОБРАЗОВАНИЙ
- ЗЛОКАЧЕСТВЕННЫЕ НОВООБРАЗОВАНИЯ
- БОЛЕЗНЬ БОУЭНА (ББ)
- ПЛОСКОКЛЕТОЧНЫЙ РАК НОГТЕВОЙ ПЛАСТИНЫ (ПКР)
- ПОДНОГТЕВАЯ МЕЛАНОМА (ПМ)
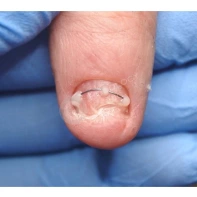
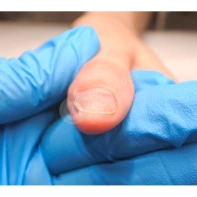
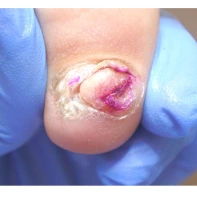
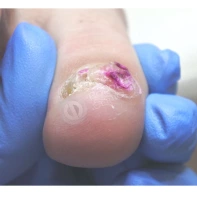
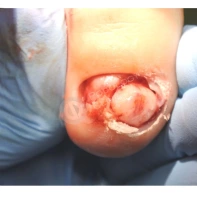
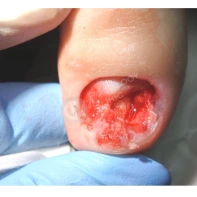
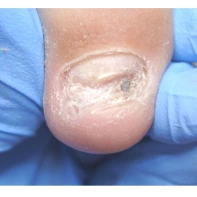
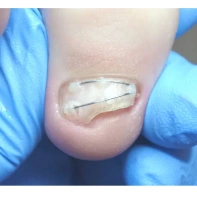
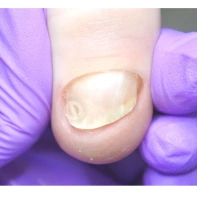
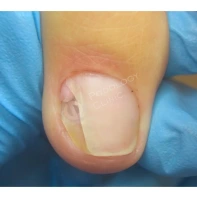
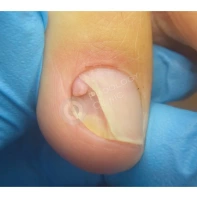
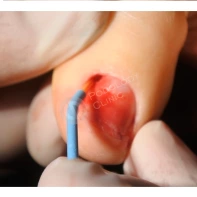
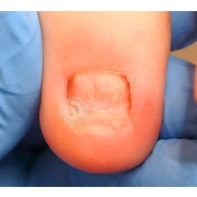
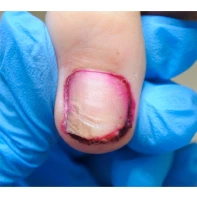
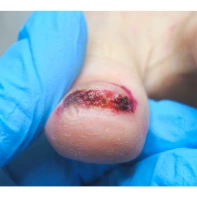
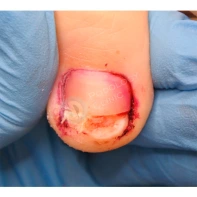
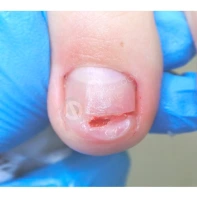
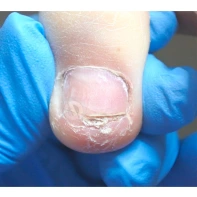
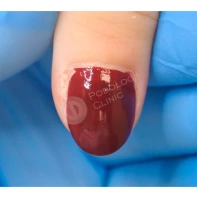
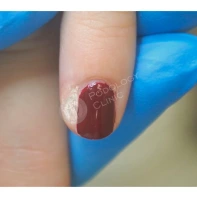
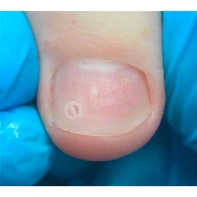
- ФОТО ДО И ПОСЛЕ ЛЕЧЕНИЯ В Клинике подологии Полёт
Доброкачественные подногтевые и околоногтевые новообразования
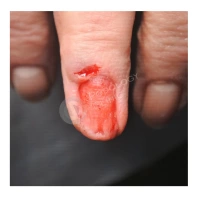
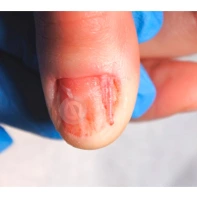
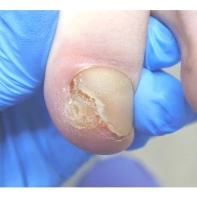
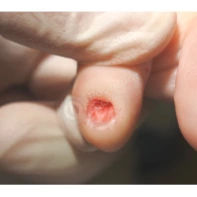
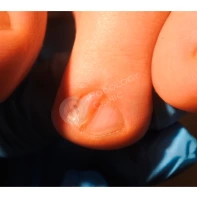
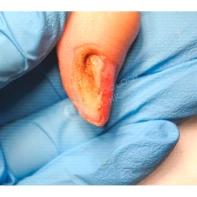
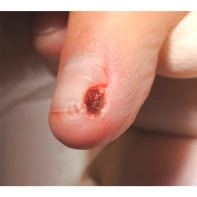
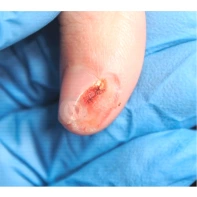
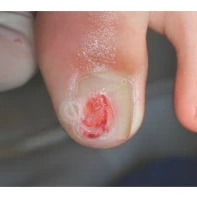
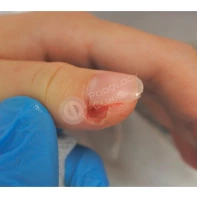
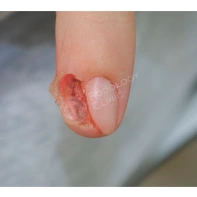
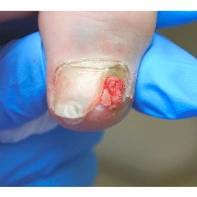
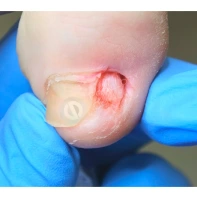
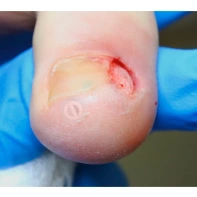
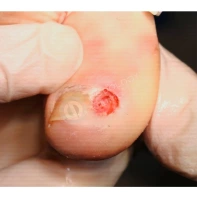
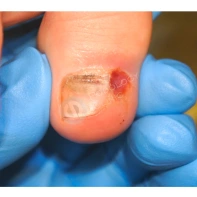
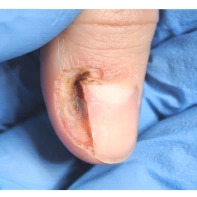
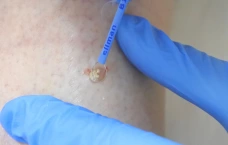
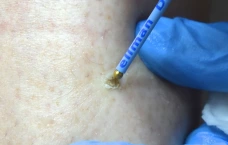
Пиогенная гранулёма (ботриомикома)
Доброкачественная сосудистая опухоль, которая часто изъязвляется и кровоточит при малейшей травматизации. Её расположение в области околоногтевых валиков является распространённой находкой, поскольку возникновение ботриомикомы связано с механической травмой или вросшим ногтем. Множественные пиогенные гранулёмы могут возникать в области проксимальных или боковых ногтевых валиков как типичный побочный эффект лечения системными препаратами (ретиноидами, циклоспорином и др.). Патогенез пиогенной гранулёмы до сих пор неизвестен.
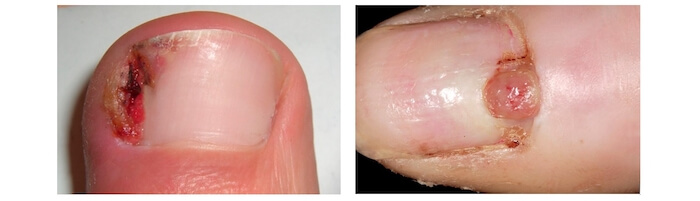
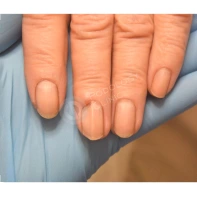
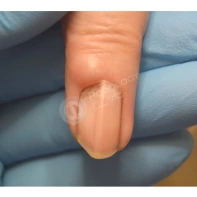
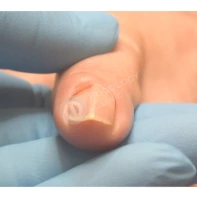
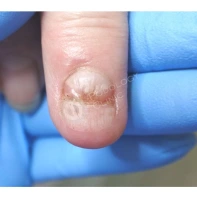
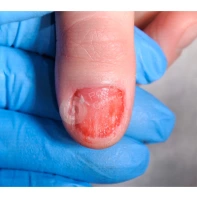
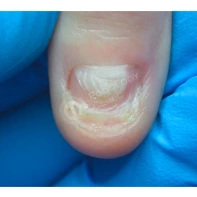
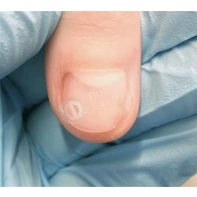
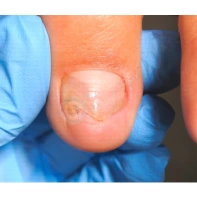
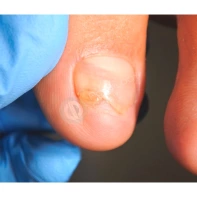
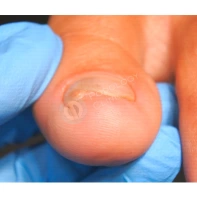
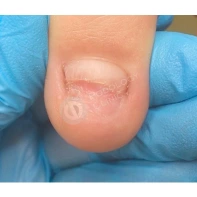
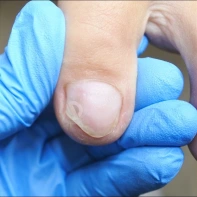
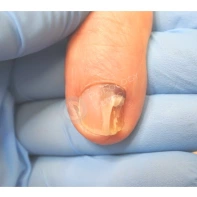
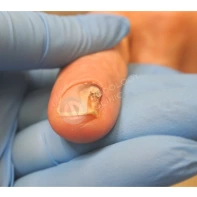
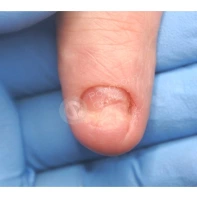
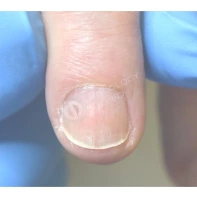
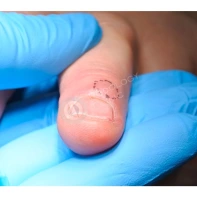
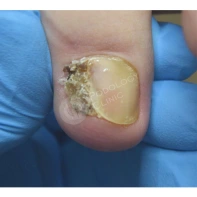
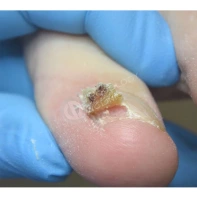
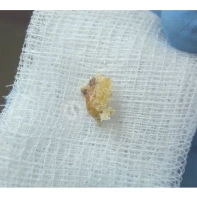
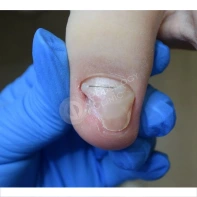
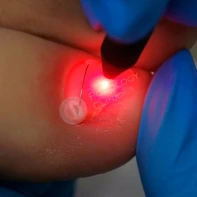
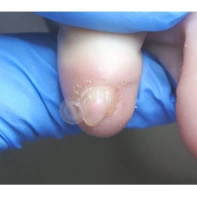
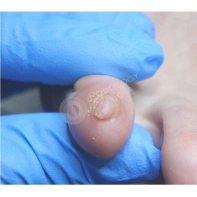
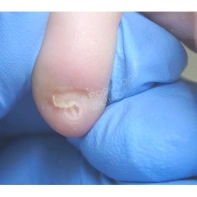
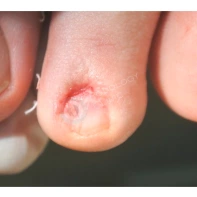
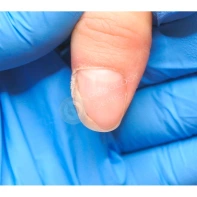
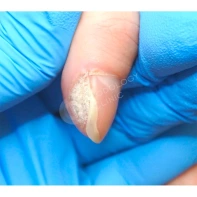
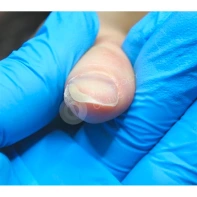
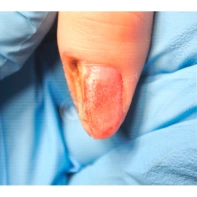
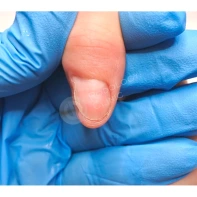
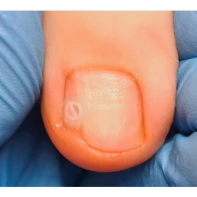
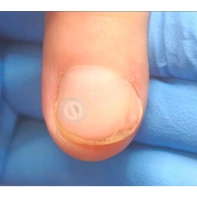
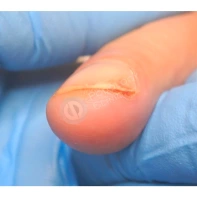
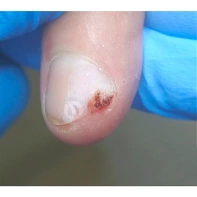
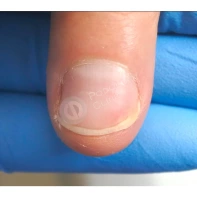
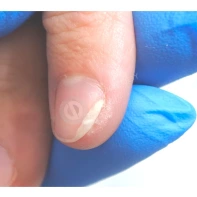
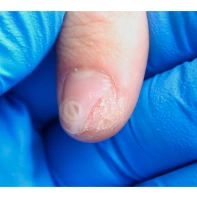
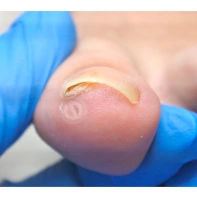
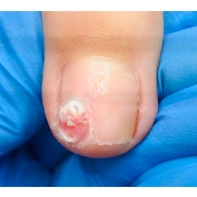
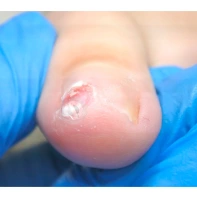
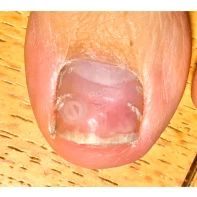
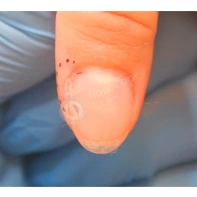
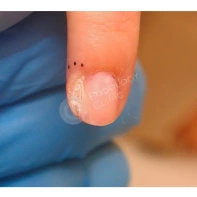
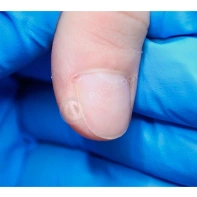
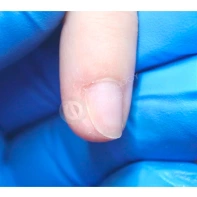
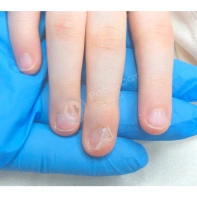
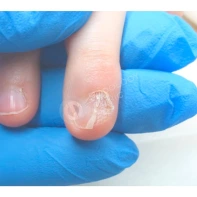
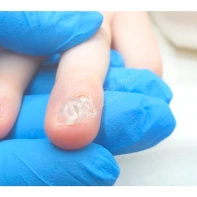
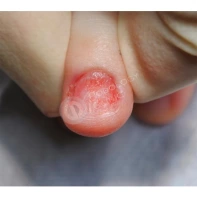
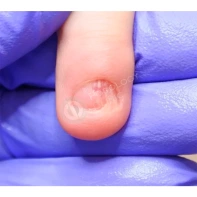
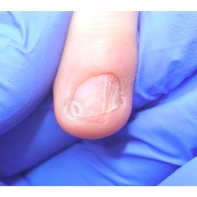
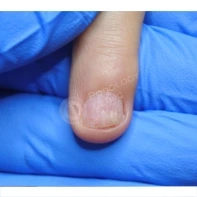
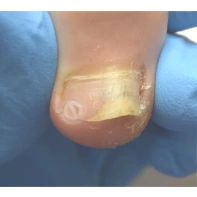
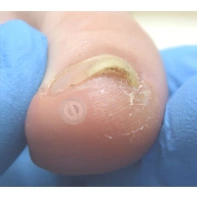
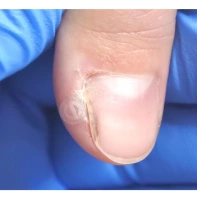
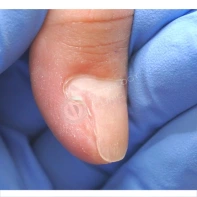
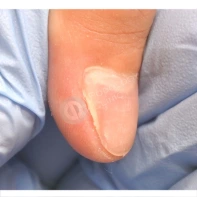
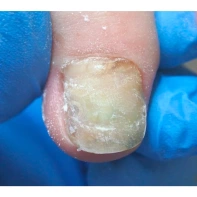
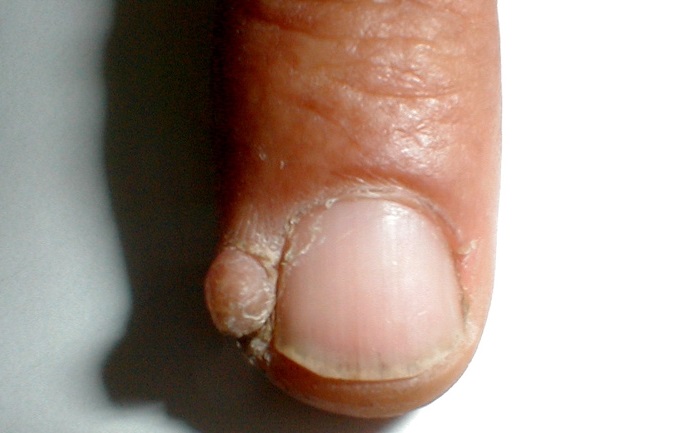
Подногтевая бородавка
Бородавки представляют собой плоские папулы телесного цвета различных размеров и формы с шероховатой кератотической поверхностью. Вызываются различными генотипами вируса папилломы человека (ВПЧ) — 1, 2, 4, 27 и 57, которые являются причиной доброкачественных опухолей. Возникают вследствие инфицирования повреждённой (экскориированной или мацерированной) кожи ВПЧ при непосредственном контакте с больным человеком или с вирусоносителем.
Кусание, ковыряние и трение ногтей являются наиболее характерными привычками у субъектов с околоногтевыми бородавками. Может возникать распространение новообразований на кожу лица и губ.
Околоногтевые валики на руках поражаются чаще, чем на ногах. Подногтевые бородавки встречаются реже и первоначально поражают гипонихий. Они очень медленно растут в сторону ногтевого ложа, и для них характерна болезненность при надавливании. Иногда могут исчезать самопроизвольно.
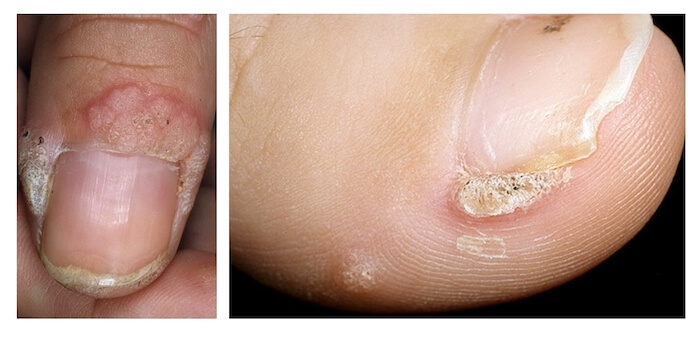
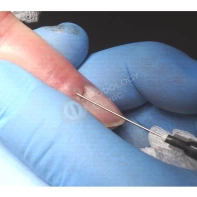
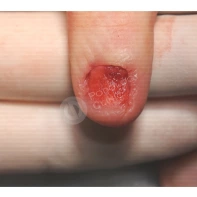
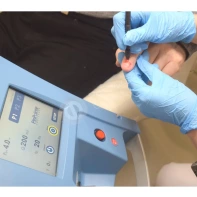
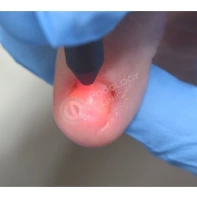
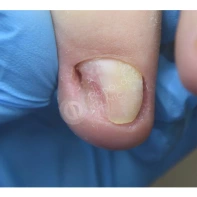
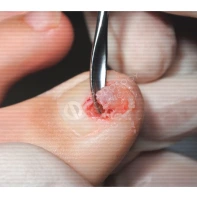
Лечение околоногтевых бородавок должно быть направлено на удаление новообразований, а также общее укрепление иммунной системы организма посредством различных лекарственных препаратов.
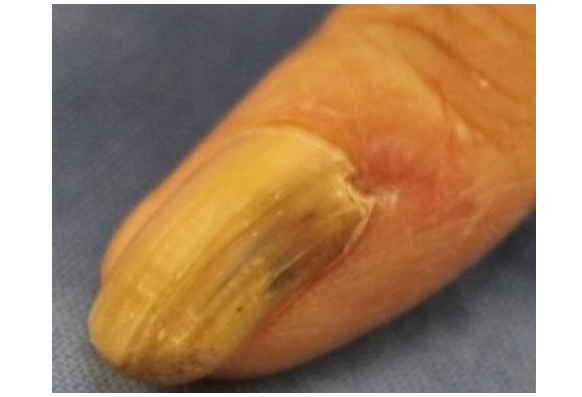
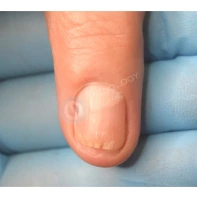
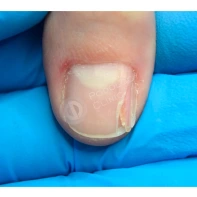
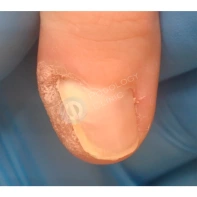
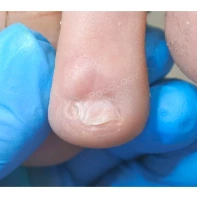
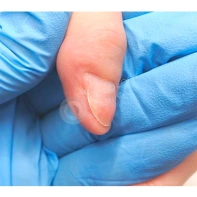
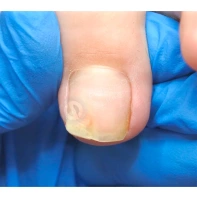
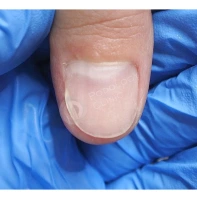
Онихоматрикома
Онихоматрикома — это редкая доброкачественная фиброэпителиальная опухоль с характерными проксимальными точечными кровоизлияниями, которая формируется из клеток матрикса ногтя — участка эпителия ногтевого ложа, за счёт деления клеток которого происходит рост ногтя.
Появление данного образования сопровождается утолщением и деформацией ногтевой пластины за счёт формирования вертикальных бороздок и полос.
Полагают, что онихомикоз может быть предрасполагающим фактором для возникновения онихоматрикомы (реактивная теория поражения), с другой стороны, онихоматрикома также может считаться предрасполагающим фактором для развития онихомикоза.
В связи с медленным ростом и отсутствием субъективных ощущений пациенты могут обращаться к врачу через несколько лет от момента появления.
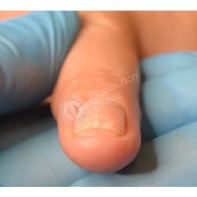
Кератоакантома кончика пальца или ногтя
Это доброкачественное быстрорастущее болезненное образование, которое чаще выглядит как единичный кератотический узелок.
Множественные кератоакантомы ногтей очень редки.
Кератоакантомы ногтей склонны к вертикальному росту, в отличие от кожных кератоакантом.
Медленно усиливающаяся боль в области образования может быть связана с объёмным ростом и эрозией кости.
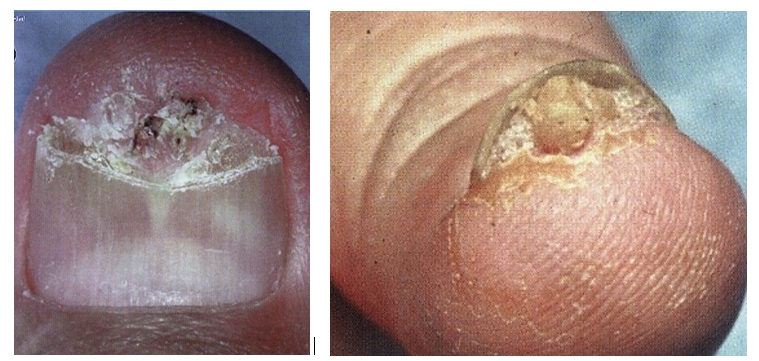
Фиброкератома
Это нитевидное или узелковое новообразование с кератотической поверхностью.
Большинство фибром появляются в проксимальном ногтевом валике и переходят на поверхность ногтевой пластинки, принимая форму продольной борозды или желобка.
Подногтевые очаги встречаются редко. Следует исключить туберозный склероз, особенно при наличии множественных очагов.
Обычно существует бессимптомно, иногда отмечается выраженная болезненность при пальпации, особенно на пальцах ног (вызванная давлением обуви).
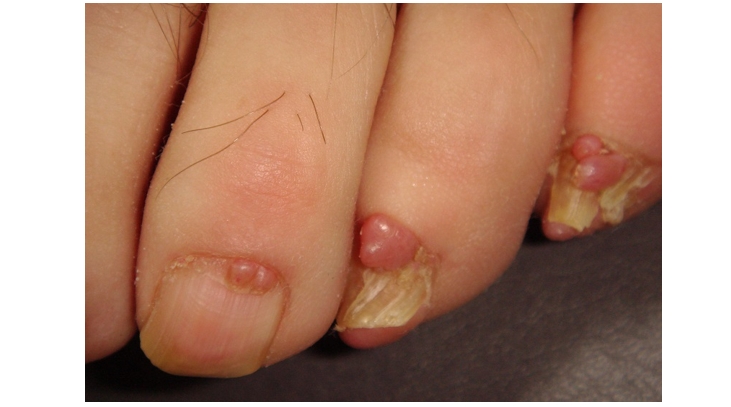
Околоногтевые фибромы
Развиваются примерно в 50% случаев туберозного склероза (мультисистемное заболевание, поражающее центральную нервную систему, глаза, кожу, придатки кожи, почки, сердце, кровеносные сосуды и кости).
Представляют собой плотные, гладкие, телесного цвета или слегка красноватые папулы вокруг или под ногтями на руках и ногах.
Верхушка опухоли может быть слегка гиперкератотичной, напоминая фиброкератому.
Часто болезненны. Они могут вызывать продольные углубления в ногтевой пластине и по мере роста приводить к её разрушению.
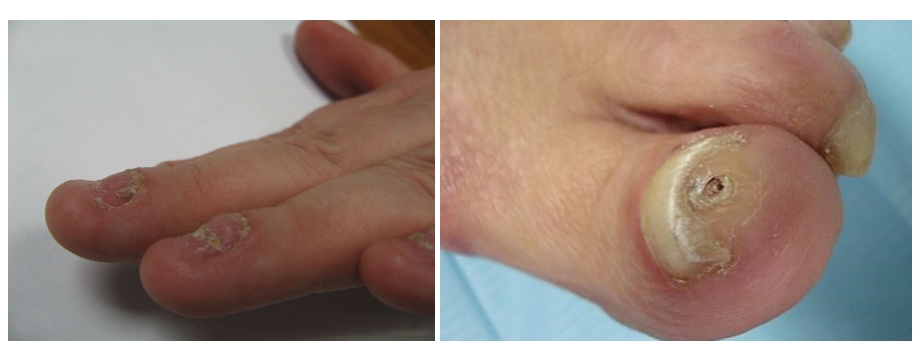
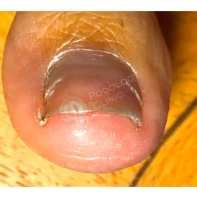
Подногтевой экзостоз
Это доброкачественный нарост на кости, обычно наблюдаемый на дистальных фалангах пальцев и особенно часто — на большом пальце стопы, нередко после травмы.
Проявляется в виде медленно растущего болезненного жёсткого подногтевого узла, приподнимающего ногтевую пластинку и отделяющего её от ложа, часто сопровождающегося вторичной инфекцией. Вначале в процесс вовлекается кость, а затем и ноготь.
Диагноз подтверждается при рентгенографии.
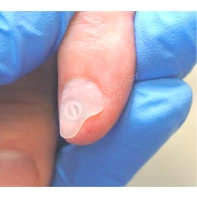
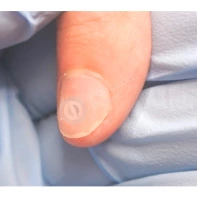
Миксоидная киста
Это ложная киста (псевдокиста), так как она не окружена капсулой, в отличие от истинной кисты. Относится к доброкачественным новообразованиям, возникает на тыльной поверхности кистей и стоп, над дистальным межфаланговым суставом или у основания ногтя. Представлена куполообразным эластичным кистозным образованием с гладкой блестящей поверхностью.
Часто сочетается с остеоартритом межфаланговых суставов. При вскрытии кисты получают прозрачную, вязкую, похожую на желатин, студенистую жидкость. Когда она располагается над матриксом ногтя, возникает дистрофия ногтя в виде продольной вдавленной борозды по всей длине ногтевой пластины. Болевые ощущения отсутствуют.
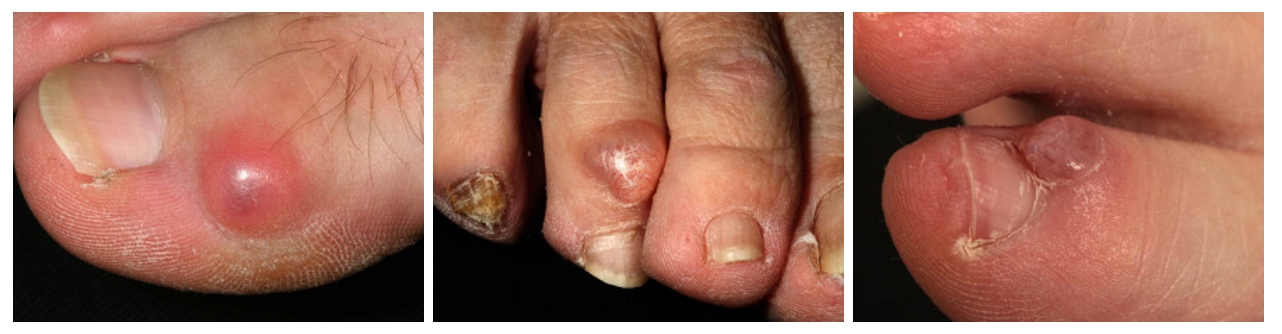
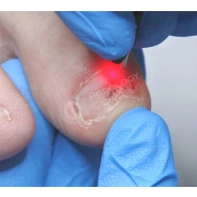
Гломусная опухоль
Редкая доброкачественная опухоль мезенхимального происхождения, которая проявляется в виде маленького красного пятна под ногтевой пластинкой, обычно на кисти. Сопровождается болезненными ощущениями жгучего характера при минимальном соприкосновении, усиливающимися на холоде и распространяющимися на всю конечность.
Ввиду малого размера опухоли для улучшения результата операции рекомендуется предоперационная оценка с помощью МРТ или ультразвука высокой частоты.
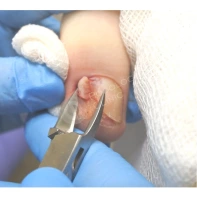
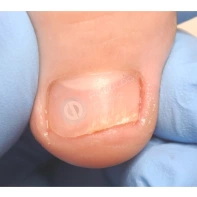
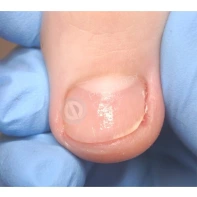
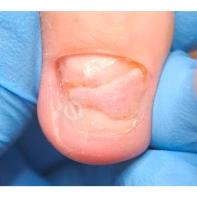
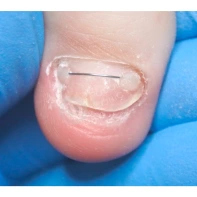
Лечение доброкачественных подногтевых и околоногтевых новообразований
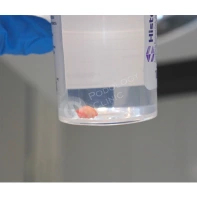
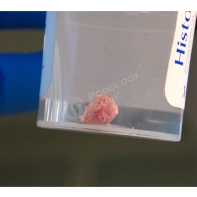
Все представленные новообразования подлежат хирургическому иссечению и дальнейшему гистологическому исследованию с целью дифференциальной диагностики.
При появлении любых образований под ногтем или в околоногтевой области следует обратиться к врачу: хирургу или дерматологу!
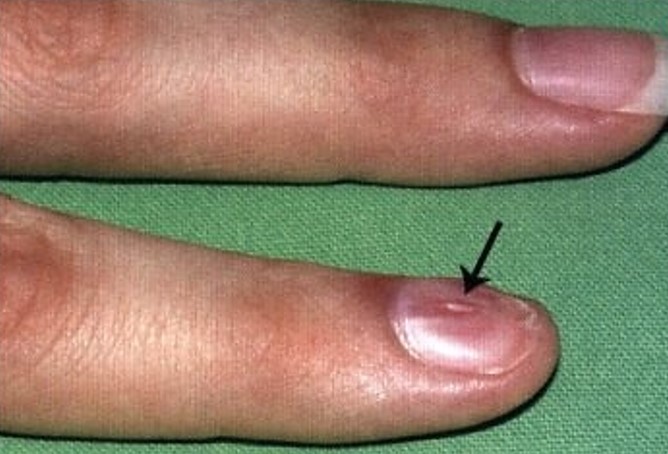
Злокачественные подногтевые образования
Ноготь могут поражать и злокачественные опухоли. К ним относят болезнь Боуэна, плоскоклеточный рак и меланому. Первое, что должно насторожить, — это изменение цвета, нарушение целостности ногтевой пластины, дискомфортные ощущения.
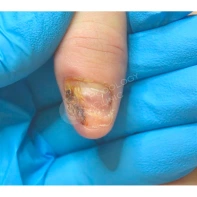
Болезнь Боуэна (ББ)
Это внутриэпидермальный плоскоклеточный рак, ранняя его форма (другими словами, плоскоклеточная карцинома in situ), которая ограничена эпидермисом (наружным слоем кожи) и ещё не проникла в более глубокие слои кожи. Чаще всего возникает у мужчин в возрасте за 40 лет.
Гистологически характеризуется дисплазией всей толщи эпидермиса с распределением атипичных кератиноцитов внутри эпидермиса без нарушения целостности базальной мембраны.
Заболевание часто протекает бессимптомно, так как опухоль растёт очень медленно. Поэтому болезнь Боуэна ногтя зачастую диагностируют поздно, в среднем через пять лет от начала заболевания.
Болезнь Боуэна ногтя характеризуется медленным и бессимптомным течением на протяжении многих лет или десятилетий, прежде чем трансформируется в инвазивный ПКР. Прогрессирование в инвазивный ПКР может протекать бессимптомно или сопровождаться болью, изъязвлением, кровотечением или развитием узелка.
Болезнь Боуэна необходимо подозревать в тех случаях, когда заболевание ногтевого комплекса протекает нетипично и если лечение не даёт положительных результатов. Точная диагностика возможна только при помощи биопсии.
Болезнь Боуэна, поражающая ногтевой комплекс, чаще всего обнаруживается в латеральных ногтевых валиках. Но может развиваться в любой части ногтевой области или околоногтевых тканей. Представлена бородавчатыми массами, которые располагаются под ногтевой пластиной или рядом.
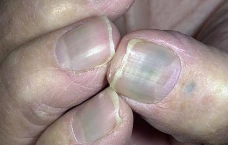
Кроме них появляются изменения в цвете и структуре ногтевой пластины, а также такие симптомы, как меланонихия (коричневые и чёрные полосы), лейконихия (белые полосы), эритронихия (красные полосы на ногте), онихолизис (отслоение ногтя).
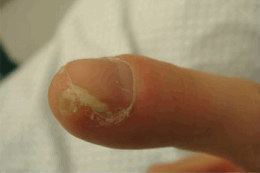
Дифференциальная диагностика ББ ногтя проводится с вирусными бородавками, паронихией, деформацией ногтей, онихомикозом, онихопапилломой, онихоматрикомой и другими доброкачественными новообразованиями.
Плоскоклеточный рак ногтевой пластины (ПКР)
Самое частое злокачественное новообразование ногтей, которое вдвое чаще возникает у мужчин в возрасте от 50 до 70 лет. Это вялотекущий процесс, от начала заболевания и прогрессирования до болезни Боуэна и далее до инвазивного ПКР проходит приблизительно 5–10 лет.
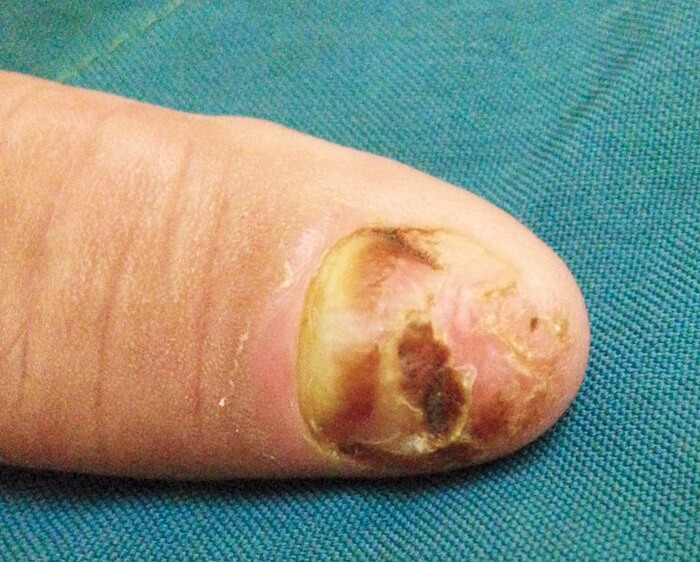
ББ и ПКР ногтей имеют общие факторы риска:
- травмы;
- воздействие мышьяка, пестицидов;
- ионизирующее излучение;
- иммуносупрессия;
- употребление табака;
- инфекция, вызванная вирусом папилломы человека (HPV).
Ультрафиолетовое облучение часто рассматривается как возможный фактор риска кожной формы ББ, однако ногтевая пластина является эффективным ультрафиолетовым фильтром и пропускает лишь минимальную часть попадающих на неё ультрафиолетовых лучей.
Полагают, что до 60% случаев ПКР ногтей вызывает папилломавирус. В частности, HPV16 был обнаружен более чем в 50 случаев ББ ногтей. Сильная связь с HPV свидетельствует о том, что в развитии ПКР и ББ ногтя важную роль играет генитально-пальцевая передача инфекции.
Почти у трети пациентов, у которых развился ПКР ногтя, в анамнезе имеется подтверждённое заболевание половых органов, связанное с HPV, включая остроконечные кондиломы, дисплазию и рак шейки матки или аногенитальный рак. Между возникновением HPV-инфекции половых органов и связанного с HPV заболевания ногтей проходит приблизительно 12 лет.
ПКР ногтя чаще всего поражает один палец, обычно большой. Реже наблюдается поражение второго, третьего или сразу нескольких пальцев. ББ и ПКР пальца чаще всего возникают в боковых ногтевых валиках или дистальной борозде и со временем разрастаются и распространяются на ногтевое ложе и матрикс.
Клинические проявления разнообразны и включают гиперкератоз, веррукозные (бородавчатые) разрастания, эрозии или язвы, мокнутие, шелушение, околоногтевой отёк, онихолизис или паронихию.
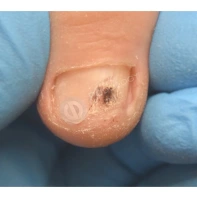
Подногтевая меланома (ПМ)
Редко встречающаяся злокачественная опухоль. Приблизительно у 40% пациентов с ПМ выявляется мутация в гене Ckit, а у 5% — мутация в гене BRAF.
Болезнь начинает развиваться с ногтевого ложа. Чаще всего она проявляется тёмным (коричневым или чёрным) пятном или полосой. С течением времени образование увеличивается в размерах, сначала захватывая всю ногтевую пластину, далее мягкие ткани и кость пальца.
ПМ часто ошибочно расценивают как бородавку, костную мозоль, грибковое заболевание, гипергрануляции, подногтевые гематомы, кератоакантомы, незаживающие язвы, инородное тело, невус, вросший ноготь. На более поздних стадиях диагноз устанавливается без особого труда, визуально ПМ представляет собой бляшковидное образование коричневого или чёрного цвета с нечёткими контурами неравномерной окраски.
Развитие заболевания может происходить медленно или обладать агрессивным течением с быстрым распространением. С целью постановки диагноза применяется биопсия образования с последующим патоморфологическим исследованием материала.
Меланома, проявляющаяся на коже, часто связана с избыточным воздействием солнца. Причинами подногтевой меланомы являются другие факторы:
- физические травмы (обморожения, ожоги);
- химические травмы (длительное воздействие агрессивных химических веществ);
- механические травмы ногтя, том числе и хирургические, косметические вмешательства;
- наследственность (часто имеются мутации в определённых генах);
- имеющиеся доброкачественные новообразования, например диспластические невусы, которые могут трансформироваться в злокачественные.
Чаще всего ПМ появляется у людей в возрасте старше 60 лет, в группе риска находятся светлокожие и рыжеволосые люди, а также люди, имеющие большое количество веснушек. У представителей негроидной и монголоидной рас болезнь возникает гораздо чаще, чем у европеоидов.
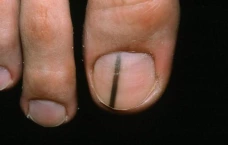
Меланома ногтя имеет два варианта течения заболевания: горизонтальную и вертикальную стадию. При горизонтальной на ногтевой пластине возникает коричневая или чёрная полоса. С течением времени она может расширяться и переходить на кожу.
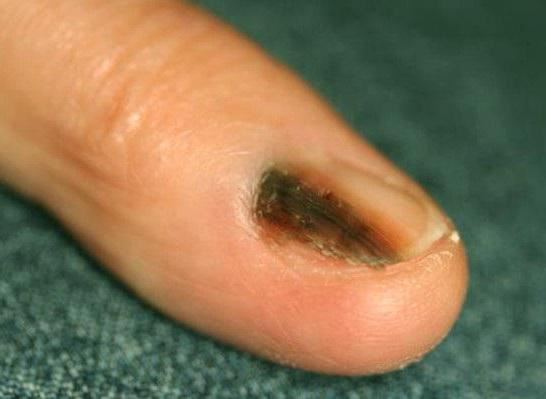
При вертикальной стадии опухоль прорастает в окружающие ткани, начинает деформироваться ноготь. По мере прогрессирования опухоли ноготь становится хрупким, растрескивается, при небольшом механическом воздействии появляется кровоточивость.
Необходимо помнить, что подногтевая меланома может быть беспигментной вплоть до серьёзной стадии, поэтому её можно не заметить на ранних стадиях.
Лечение опухолей ногтя всегда требует особой тактики из-за уникального анатомического строения ногтя каждого пациента. При выборе лечения учитываются многие факторы, включая достоверные данные о его пользе, сложность методики или время, необходимое для проведения процедуры, заживление ран, косметический результат, доступность и стоимость.
Подногтевые образования: от бородавки до меланомы.
Сложно предугадать заранее, насколько опасно подногтевое образование, предупреждает главный подолог и основатель Клиники подологии Полёт Христина Николаевна Полецкая. Не шутите со своим здоровьем, записывайтесь на прием к специалисту при обнаружении такого новообразования.
Подногтевые бородавки
Чем страшны бородавки и как удаляют подногтевые бородавки смотрите в видео ниже.
Подногтевые бородавки
Что такое подногтевые бородавки и нужно ли их удалять смотрите в видео ниже.

.png)
.png)