Хондромаляция — это процесс деформации или дегенерации хрящевой ткани, который может привести к различным заболеваниям суставов, таким как артрит или остеоартроз. Чаще всего патология возникает в хряще надколенника, реже встречается хондромаляция плечевого, локтевого или другого сустава. Страдают преимущественно активные люди молодого возраста. У женщин встречается чаще, чем у мужчин, что объясняется различиями анатомического строения нижних конечностей.
Симптомы хондромаляции
Основные признаки хондромаляции могут включать:
- боль в суставах, которая может быть острой или хронической;
- отёк и воспаление суставов;
- жёсткость и ограничение движения в суставах;
- хруст или скрип при движении суставов;
- утомляемость и ухудшение функции суставов;
- изменение формы и структуры суставов.
Эти симптомы могут появляться постепенно и усиливаться со временем.
Если вы замечаете эти симптомы, важно обратиться к врачу для диагностики и лечения.
Причины развития хондромаляции
Хондромаляция может быть вызвана различными причинами, такими как:
- Травмы суставов. Хондромаляция может быть результатом травматического повреждения хрящевой ткани сустава, например при растяжении, вывихе или переломе.
- Избыточный вес и нагрузка на суставы. Лишний вес и недостаток физической активности могут привести к износу хрящевой ткани и появлению хондромаляции.
- Наследственность. Некоторые формы хондромаляции могут быть унаследованы от родителей.
- Старение и естественный износ хрящевой ткани. С возрастом уровень обмена веществ в организме снижается, что приводит к уменьшению количества питательных веществ, необходимых для поддержания здоровья хрящевой ткани.
- Различные заболевания, такие как артрит, ревматизм и дисплазия суставов. Эти заболевания могут привести к нарушению структуры и функции хрящевой ткани и способствовать развитию хондромаляции.
В целом этиология хондромаляции может быть связана с различными факторами, как внешними, так и внутренними. Для эффективного лечения необходимо выявить основную причину и принимать меры для её устранения или уменьшения негативного воздействия на суставы.
Стадии развития хондромаляции
- Хондромаляция I степени. На этой стадии заболевания наблюдается незначительное повреждение хрящевой ткани, которое может проходить без симптомов или с незначительными болями в коленном суставе.
- Хондромаляция II степени. На этой стадии происходит более серьёзное повреждение хрящевой ткани, что приводит к более явным симптомам, таким как боли в коленном суставе, отёк и ограничение подвижности.
- Хондромаляция III степени. На этой стадии заболевания хрящевая ткань разрушается до такой степени, что разрушается до такой степени, что оголяется кость. Боли в коленном суставе становятся более интенсивными, подвижность сустава существенно ограничена.
- Хондромаляция IV степени. Это самая серьёзная стадия заболевания, при которой хрящевая ткань полностью разрушается, что приводит к полному разрушению сустава. Боли в коленном суставе могут быть очень интенсивными, подвижность сустава полностью ограничена. Лечение на этой стадии может быть очень сложным и может включать хирургическое вмешательство.
Диагностика хондромаляций
Диагностикой и лечением хондромаляции занимается врач — травматолог-ортопед. План обследования включает следующие мероприятия:
- Клинический осмотр — врач проводит осмотр суставов, оценивает степень их подвижности, наличие болей и других симптомов.
- Рентгенография — позволяет определить степень разрушения хрящевой ткани и изменения в структуре суставов.
- Магнитно-резонансная томография (МРТ) — позволяет более детально изучить состояние суставов и степень повреждения хрящевой ткани.
- Артроскопия — метод, при котором врач проводит осмотр сустава через небольшое разрезание кожи и тканей.
- Анализы крови — помогают выявить наличие воспалительных процессов в организме.
- Биопсия — метод, при котором берётся образец ткани для дальнейшего исследования.
Лечение хондромаляции
Лечение обычно консервативное, производится в амбулаторных условиях, включает медикаментозную и немедикаментозную терапию. Хирургические вмешательства выполняются редко, требуются в запущенных случаях заболевания.
Консервативная терапия
- Нестероидные противовоспалительные препараты (НПВП) для уменьшения боли и воспаления в суставе.
- Хондропротекторы для защиты и восстановления хрящевой ткани сустава.
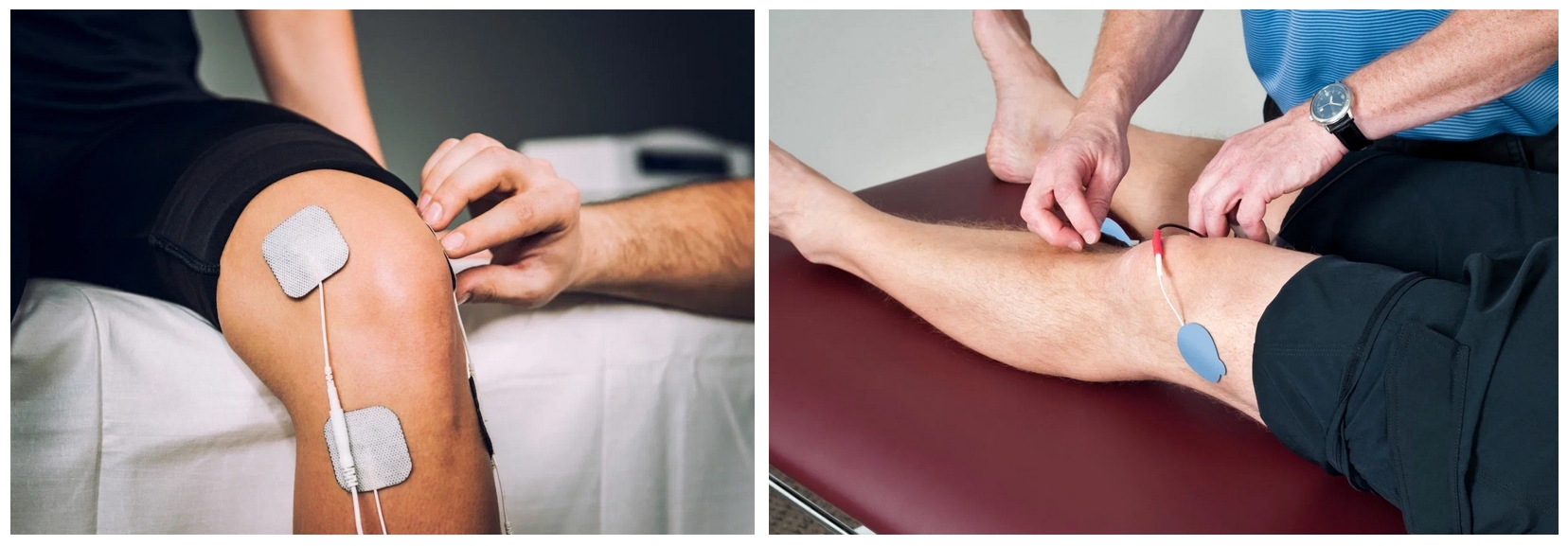
- Физиотерапевтические процедуры, такие как ультразвук, электростимуляция, массаж, лазеротерапия и др.
- Регулярные упражнения для укрепления мышц вокруг сустава и улучшения подвижности.
- Изменение образа жизни, включая правильное питание, отказ от курения и умеренную физическую активность.
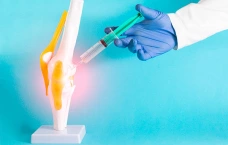
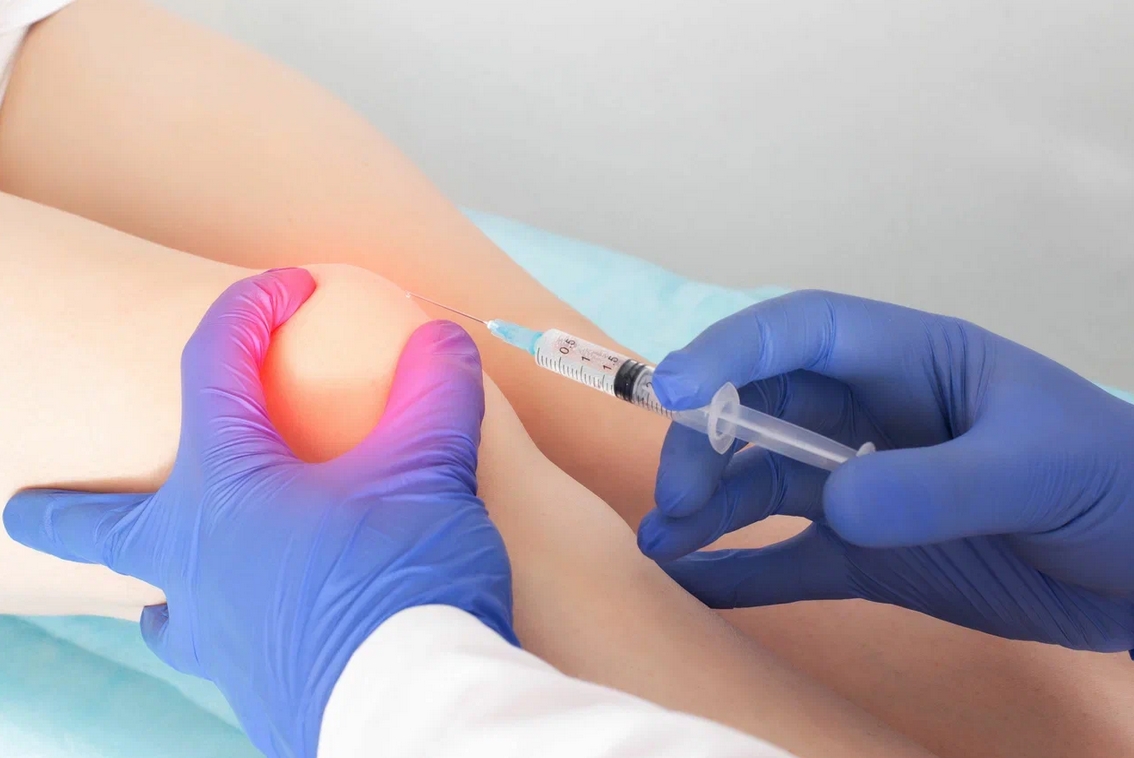
- Для ускорения процесса выздоровления и снижения рисков от используемых препаратов в настоящее время используется хорошо зарекомендовавший себя метод внутрисуставной инъекции таких препаратов, как гиалуронат натрия (протез синовиальной жидкости), трёхмерный полиакриламид, обогащённая плазма крови. В последние годы внутрисуставное введение лекарственных препаратов является «золотым стандартом» в лечении хондромаляции.
Чтобы предотвратить прогрессирование хондромаляции и развитие остеоартрита, специалисты нашей клиники рекомендуют введение препарата гиалуроновой кислоты (протез синовиальной жидкости) в полость поражённого сустава.

Гиалуроновая кислота — необходимый компонент экстрацеллюлярного матрикса, присутствует в высоких концентрациях в составе хряща и синовиальной жидкости. Она обеспечивает вязкость и эластичность синовиальной жидкости, а также необходима для восстановления повреждённого хряща.
В большинстве случаев перечисленных мер достаточно для устранения симптоматики. При сохранении болевого синдрома, хруста и выпота в суставе требуется оперативное вмешательство.
Как проходит процедура
30 минут
45 минут
не требуется
Хирургическое лечение
- Артроскопия коленного сустава, которая позволяет произвести диагностику и лечение проблем с хрящом и другими тканями внутри сустава.
- Мобилизация надколенника. Мобилизацию наружного края надколенника осуществляют при явном наклоне кости. Операция может производиться сразу после артроскопического лаважа. Как и предыдущее вмешательство, эффективна на начальной стадии хондромаляции.
- Абразивная хондропластика. При проведении абразивной хондропластики повреждённые участки хряща удаляют, в ткань вводят стволовые клетки, которые стимулируют регенерацию. Показана при умеренном разрушении хряща.
- Мозаичная хондропластика. Предусматривает замещение дефектов небольшими костно-хрящевыми трансплантатами. Используется на II и III стадиях хондромаляции.
- Операция по замене коленного сустава, которая может быть необходима в случае серьёзного повреждения хряща или других тканей.
Прогноз
Прогноз у больных хондромаляцией зависит от многих факторов, таких как степень повреждения хряща, наличие сопутствующих заболеваний, возраст и общее состояние пациента. В целом при своевременном и правильном лечении большинство пациентов полностью восстанавливаются и возвращаются к прежней активности. Однако, если заболевание не было диагностировано и лечено вовремя, может возникнуть хроническая форма хондромаляции, которая может привести к развитию артроза и ограничению движений в суставе. Поэтому важно обращаться к врачу при первых признаках заболевания и следовать рекомендациям по лечению и реабилитации.
Записывайтесь на приём в Клинику подологии Полёт, и мы подберём вам подходящее лечение!
Боль в суставах
Как побороть боль в суставах расскажет врач травматолог-ортопед Ключевский Геннадий Вячеславович.
Укол в сустав
На видео случай из практики врача ортопеда-травматолога Ключевского Геннадия Вячеславовича, введение препарата на основе гиалуроновой кислоты в полость коленного сустава.