Гемартроз коленного сустава — это кровоизлияние в коленный сустав, которое может возникнуть в результате травмы, заболевания или нарушения кровообращения.
Симптомы гемартроза коленного сустава
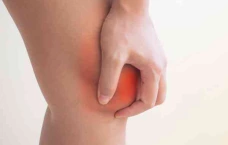
Гемартроз I степени диагностируют уже после того, как внутрь сустава попадает небольшое количество (до 15 мл) крови. Но в этом случае симптомы выражены слабо. Преобладает клиническая картина, связанная не с самим гемартрозом, а с травмой, которая к нему привела. У человека болит колено, однако чувство распирания внутри сустава отсутствует. При ходьбе больной хромает. Возможны блокады сустава или его нестабильность.
При гемартрозе II степени внутрь сустава изливается более 15 мл крови. В этом случае появляется клиническая симптоматика, связанная непосредственно с кровоизлиянием. Кожа по краям от надколенника выбухает, сустав увеличивается в объёме, становится шарообразным, его контуры сглаживаются. При значительном скоплении крови в коленном суставе наблюдается заметное выбухание по переднебоковым поверхностям снаружи и изнутри от надколенника. При объективном исследовании врач пальпирует коленный сустав и обнаруживает повышенную подвижность надколенника.
При гемартрозе III степени внутрь колена изливается более 100 мл крови. У пациента возникает чувство распирания в суставе, кожа может становиться синюшной, а мягкие ткани — очень тугими, напряжёнными. Появляется симптом баллотирования. Он определяется объективно. Врач при распрямлённой ноге пациента надавливает на надколенник, после чего тот погружается внутрь сустава. После того как доктор отпускает его, надколенник «всплывает».
Гемартроз коленного сустава может быть вызван различными причинами:
- Травма или ушиб коленного сустава.
- Разрыв связок или мениска.
- Остеоартрит или ревматоидный артрит.
- Кровотечение из сосудов внутри коленного сустава.
- Гемофилия или другие нарушения свёртываемости крови.
- Некоторые виды рака, такие как лимфома.
- Инфекция коленного сустава.
- Приём некоторых лекарств, таких как антикоагулянты.
- Наследственные заболевания, такие как болезнь Вильсона-Коновалова.
- Аневризма сосудов внутри коленного сустава.
Основные виды травм, которые чаще всего приводят к гемартрозу коленного сустава:
- Падение на колено.
- Удар в колено.
- Сильный поворот колена.
- Повреждение связок коленного сустава.
- Перелом бедренной кости или голени, который может повлечь за собой повреждение сустава (перелом Гоффа).
- Неправильное выполнение упражнений или спортивных движений.
- Другие виды травм, связанные с повреждением коленного сустава.
Осложнения, возникающие при гемартрозе коленного сустава
Из-за скопления крови в полости сустава ткани сдавливаются, их кровообращение нарушается, что может стать толчком для развития дистрофических изменений (особенно при повторных гемартрозах). Впоследствии клетки крови начинают распадаться, продукты распада попадают в ткани, и это тоже оказывает своё негативное влияние на гиалиновый хрящ и капсулу сустава. В тканях скапливается гемосидерин (пигмент, образующийся при разрушении кровяных клеток), из-за этого капсула, хрящ и связки становятся менее эластичными. На поверхности хряща возникают небольшие очаги разрушения, хрящ теряет целостность и становится менее гладким, развивается хондромаляция. Это в свою очередь становится причиной дальнейшей травматизации хрящевых поверхностей во время движения, что со временем может привести к развитию артроза.
В некоторых случаях продукты распада кровяных клеток вызывают воспаление синовиальной оболочки сустава. Оболочка начинает выделять повышенное количество воспалительной жидкости, в суставе появляется выпот, развивается асептический синовит. Если в воспалительную жидкость гематогенным (через кровь) или лимфогенным (через лимфатические сосуды) путём попадают патогенные организмы, синовит может стать инфекционным. При распространении процесса на фиброзную мембрану суставной капсулы и окружающие ткани может развиться гнойный артрит.
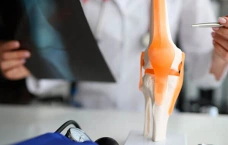
Диагностика гемартроза коленного сустава включает следующие методы:
- Физический осмотр и анамнез: врач обследует колено на наличие отёка, боли, ограничения движений, проверяет степень подвижности коленного сустава и выясняет причину травмы.
- Рентгенография: позволяет выявить переломы, повреждения костей и суставных поверхностей.
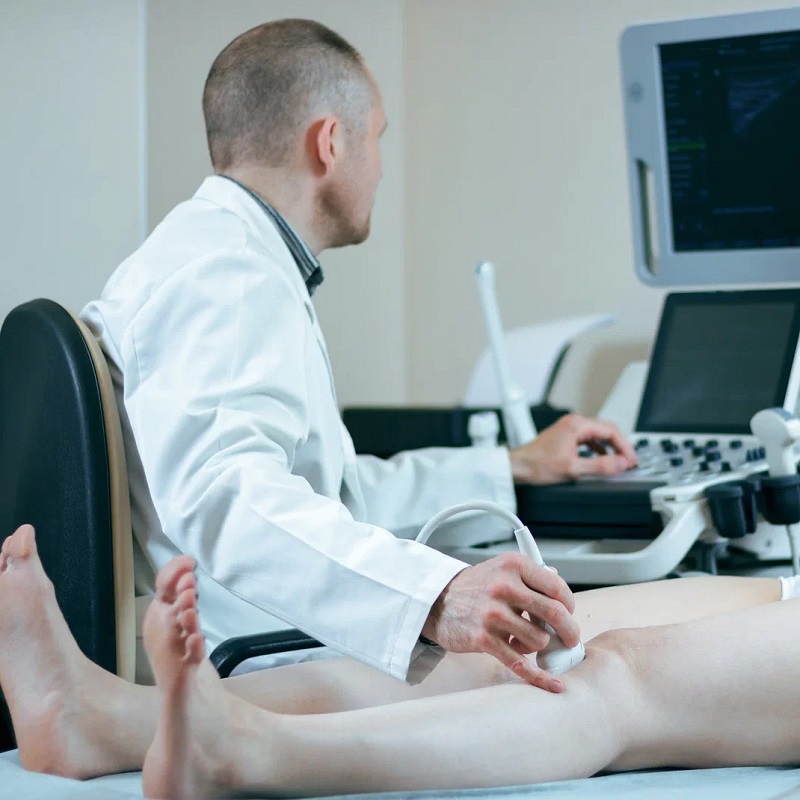
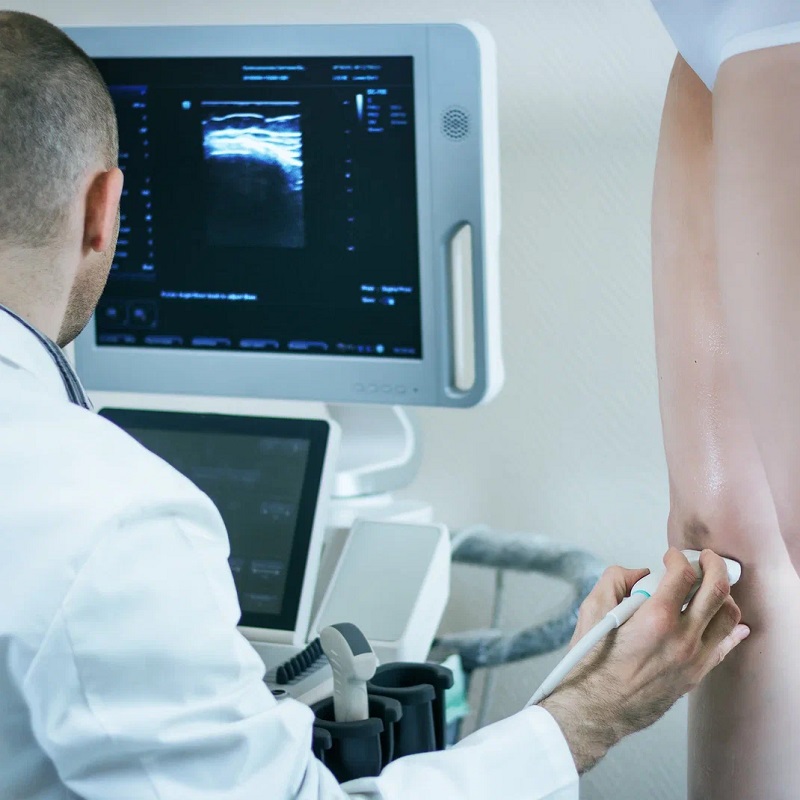
- Ультразвуковое исследование: помогает определить объём кровоизлияния и его локализацию, а также выявить наличие других повреждений.
- Магнитно-резонансная томография (МРТ): позволяет получить более детальную информацию о состоянии мягких тканей, связок и хрящевых поверхностей.
- Артроскопия: проводится в случае необходимости визуализации внутренних структур коленного сустава и определения степени повреждения.
Для точного диагноза гемартроза коленного сустава может потребоваться комбинация нескольких методов исследования.
Лечение гемартроза коленного сустава зависит от его причины и степени тяжести.
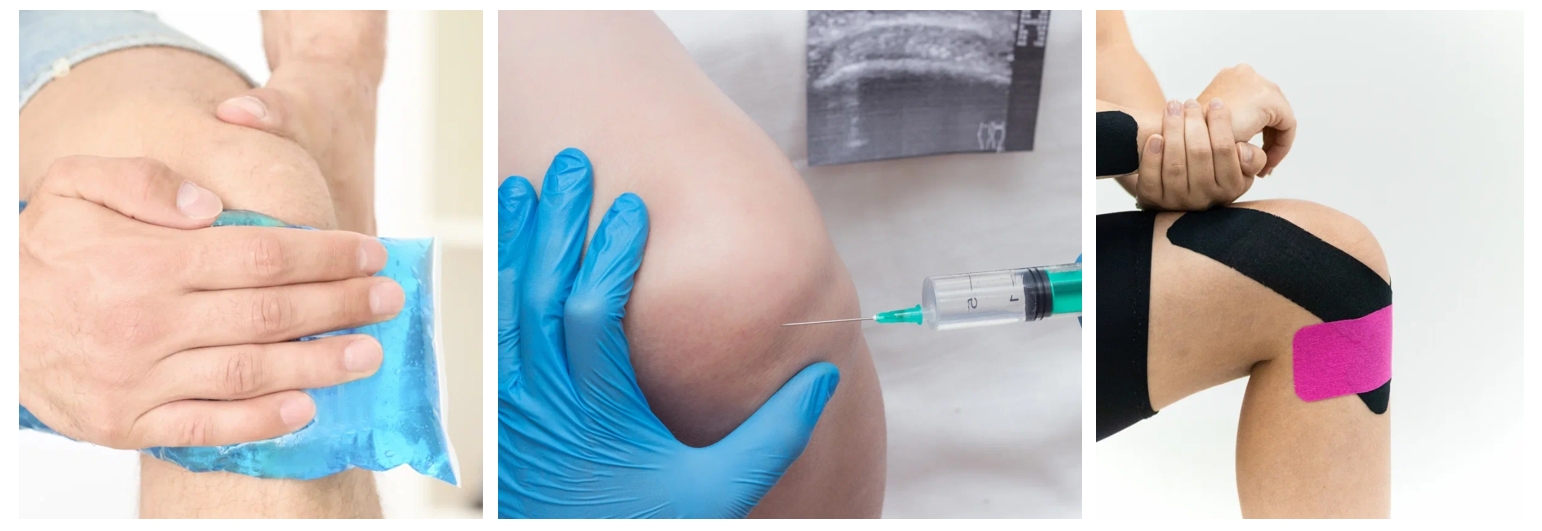
При появлении соответствующих симптомов следует как можно быстрее обратиться к травматологу-ортопеду, чтобы получить своевременное лечение и предупредить развитие осложнений. На догоспитальном этапе необходимо обеспечить конечности покой, положив её на горизонтальную поверхность с небольшой подушкой под коленным суставом. Можно приложить к суставу холод (грелку с холодной водой или мешок со льдом, завёрнутый в полотенце).
При первой степени гемартроза пункция не проводится, поскольку такое количество крови рассасывается самостоятельно. На ногу накладывают гипсовую лонгету или индивидуальный ортез, 1–2 дня рекомендуют прикладывать холод, сохранять возвышенное положение конечности и ограничить нагрузку. В последующем назначают физиотерапию, кинезиотейпирование для снятия болезненности и отёков. Срок иммобилизации зависит от основной травмы.
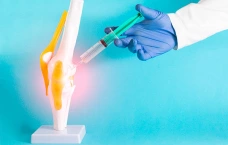
При второй степени гемартроза, когда количество крови в суставе превышает 25–30 мл, необходима пункция. Пункцию выполняют под местной анестезией. Сначала по наружно-боковой поверхности сустава, чуть выше надколенника вводят тонкую иглу, чтобы обезболить мягкие ткани и капсулу. Затем иглу меняют на специальную, более толстую и длинную. Кровь удаляют, полость сустава промывают с обезболивающим препаратом. При необходимости вводят противовоспалительный препарат (чаще всего гормональный).
Как проходит процедура
30 минут
45 минут
может потребоваться обезболивание
Затем на сустав накладывают тугую иммобилизационную повязку. Иногда кровь в суставе скапливается снова, поэтому через 1–2 дня назначают повторный осмотр. При необходимости пункцию повторяют. Обычно достаточно 1–2, реже 3 пункций. Рекомендуется возвышенное положение конечности и ходьба на костылях. Срок иммобилизации, как и в предыдущем случае, определяется основной травмой.
Если своевременно не удалить из полости кровь, заболевание может дать осложнения. Кровь пропитает сустав, в нём образуются сгустки. Даже если со временем они рассосутся, на их месте могут остаться спайки — хрящевая поверхность деформируется и уже не будет гладкой. Из-за неровностей хрящи на определённых участках сотрутся, для профилактики и лечения производится внутрисуставное введение заменителей (протезов) синовиальной жидкости.
Гемартроз третьей степени, как правило, сопутствует тяжёлым травмам. В таких случаях больных госпитализируют в травматологическое отделение и осуществляют лечение основного повреждения.
Записывайтесь на приём в Клинику подологии Полёт, и мы подберём вам подходящее лечение!