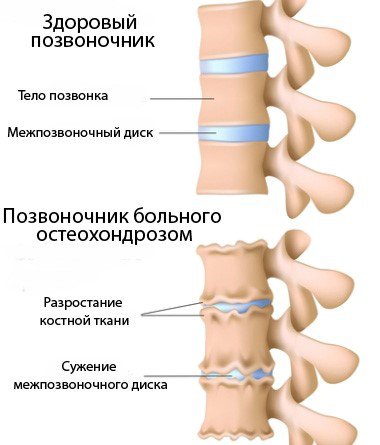
 Остеохондроз позвоночника — это заболевание, связанное с дегенеративным процессом в межпозвонковых дисках, впоследствии распространяющимся на тела позвонков, в межпозвонковые суставы и связки.
Остеохондроз позвоночника — это заболевание, связанное с дегенеративным процессом в межпозвонковых дисках, впоследствии распространяющимся на тела позвонков, в межпозвонковые суставы и связки.
Этиология остеохондроза:
До настоящего времени причины развития заболевания неизвестны. Большинство отечественных и зарубежных авторов считают, что остеохондроз позвоночника развивается и в результате действия на организм не какого-либо одного, а совокупности множества факторов. К основным относят:
- ежедневную нагрузку, которую испытывает позвоночник в течение жизни человека,
- предшествовавшие травмы позвоночного столба,
- аномалии нормального анатомического соотношения в позвоночно-двигательном сегменте врожденного и приобретенного характера,
- образ жизни,
- место работы человека,
- занятие такими видами спорта, как тяжелая атлетика, акробатика,
- нарушения в системе позвоночных сосудов, в результате чего возникают отек в области нервных окончаний, раздражение их и патологическая болевая импульсация,
- иммунную аутоагрессию по отношению к соединительной ткани.
Патогенез остеохондроза:
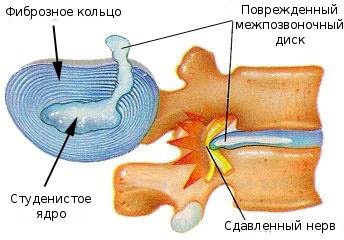 Процесс дегенерации дисков начинается в ядре. Постепенно оно теряет влагу, высыхает и некротизируется, утрачивая при этом свою основную функцию — амортизирующую. Высота всего диска уменьшается, что в свою очередь обусловливает повышение давления на фиброзное кольцо. Та часть фиброзного кольца, на которую приходится наибольшая нагрузка, теряет плотность и форму. Утрачивается прочность соединения соседних позвонков. При дальнейшем развитии заболевания фиброзное кольцо деформируется, теряет эластичность, однако периферические его элементы сохраняют свою структуру. Развивается постоянный набор симптомов в виде болей, расстройств статики, симпатических и парасимпатических нарушений.
Процесс дегенерации дисков начинается в ядре. Постепенно оно теряет влагу, высыхает и некротизируется, утрачивая при этом свою основную функцию — амортизирующую. Высота всего диска уменьшается, что в свою очередь обусловливает повышение давления на фиброзное кольцо. Та часть фиброзного кольца, на которую приходится наибольшая нагрузка, теряет плотность и форму. Утрачивается прочность соединения соседних позвонков. При дальнейшем развитии заболевания фиброзное кольцо деформируется, теряет эластичность, однако периферические его элементы сохраняют свою структуру. Развивается постоянный набор симптомов в виде болей, расстройств статики, симпатических и парасимпатических нарушений.
В финале патологического процесса фиброзное кольцо разрывается, и элементы ядра выходят за его пределы, формируя грыжу позвонкового диска.
Клиническая картина при остеохондрозе:
- тупые ноющие непостоянного характера болевые ощущения более чем в трех суставах, наиболее выраженные во время физических нагрузок;
- ощущения похрустывания в позвоночном столбе во время ротационных движений;
- изменение формы суставов в результате образования остеофитов, снижение объема движения в них;
- постепенное начало и медленное развитие клиническойкартины;
- при осмотре не выявляются признаки воспаления в суставахи окружающих тканях.
Классификация остеохондроза:
Различают остеохондроз шейного, грудного и поясничного отделов позвоночника, каждый из которых имеет особенности клиники и течения. Также различают распространенный остеохондроз, когда поражено более одного отдела позвоночника, и генерализованный — при тотальном поражении.
Диагностика остеохондроза строится на:
- изучении жалоб больного,
- сборе анамнеза,
- осмотре больного,
- применении дополнительных инструментальных и лабораторных методов исследования, таких как рентгенография позвоночного столба.
 При любой форме остеохондроза необходима дифференциальная диагностика с такими заболеваниями как:
При любой форме остеохондроза необходима дифференциальная диагностика с такими заболеваниями как:
- Стенокардия
- Неврогенная кардиалгия
- Заболевания внутренних органов
- Анкилозируюший спондилоартериит (болезнь Бехтерева)
- Другие невоспалительные заболевания суставов и позвоночника
- Остеопороз позвоночника (сенильный, климактерический, кушингоидный).
- Воспаление позвоночника туберкулезной природы
- Травматологическая патология
Лечение остеохондроза:
Лечение остеохондроза позвоночника должно проводиться не только терапевтом, но и такими врачами, как ревматолог, невропатолог, физиотерапевт. Лечение всегда комплексное и зависит от пораженного отдела, тяжести течения и преобладающих симптомокомплексов.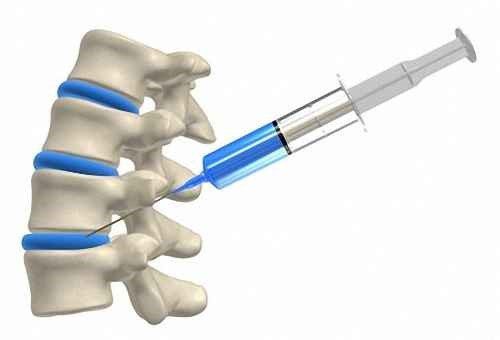
- Медикаментозное лечение представляет собой введение различных анальгетиков, нестероидных противовоспалительных препаратов, проведение околопозвоночных новокаиновых блокад.
- Витаминотерапия.
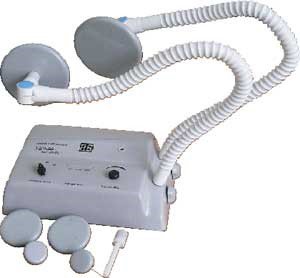
- Физиотерапия:
- ультразвуковые процедуры,
- УВЧ-терапия,
- индуктотермия,
- электрофорез анестетиков, йодида калия,
- применение воротника типа Шанца или другой конструкции,
- применение подводного вытяжения и подводного массажа.
- Массаж и самомассаж.
- Лечебная физкультура.
- Мануальная терапия.
- Симптоматические лекарственные средства: средства, улучшающие микроциркуляцию, ноотропы, ангиопротекторы, ингибиторы АПФ, бетаадреноблокаторы, диуретики, успокоительные средства и т. д.
- Оперативное лечение
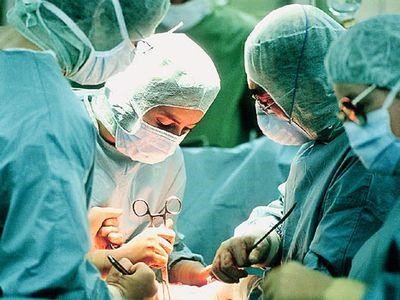 Невзирая на наличие в настоящее время огромного арсенала новейших лекарственных препаратов и других эффективных возможностей для консервативного лечения, все же примерно у 10% больных приходится по тем или иным причинам прибегать к оперативным методам.
Невзирая на наличие в настоящее время огромного арсенала новейших лекарственных препаратов и других эффективных возможностей для консервативного лечения, все же примерно у 10% больных приходится по тем или иным причинам прибегать к оперативным методам.
Абсолютными показаниями являются:
- синдром передней спинномозговой артерии;
- синдром конского хвоста, когда происходит ущемление самого спинного мозга либо его корешков, в результате чего появляются различные неврологические расстройства.
Группу относительных показаний составляют следующие состояния:
- продолжительные и постоянно возобновляющиеся болевые приступы;
- значительное увеличение подвижности и признаки нестабильности в позвоночном сегменте;
- длительная и неэффективная лекарственная и физиотерапия;
- выраженные нарушения, не позволяющие больному заниматься работой по данной профессии.
 Уход при остеохондрозе:
Уход при остеохондрозе:
Как правило, больному не требуется дополнительный уход, он в состоянии обслуживать себя самостоятельно.
Профилактика остеохондроза:
- Раннее выявление нарушений осанки (в частности, сколиоза).
- Сбалансированное, витаминизированное питание.
- Сон на ровной и максимально твердой поверхностис небольшой подушкой, хорошо поддерживающей шею.
- Лечебная гимнастика, массаж, занятия плаванием с раннего детства.
- Оптимизация труда и соблюдение санитарно-гигиенических нормативов на производстве, повышение культуры поведения населения надорогах, применение различных средств групповой и индивидуальной зашиты с целью снижения травматизма и развития сколиоза.
- Соблюдение правил поднятия и ношения тяжестей: никогдане поднимайте тяжести рывком, не носите тяжелые предметы перед собой, прогибая поясницу вперед.
- Проведение санитарно-просветительской работы врачами различного профиля.
Прогноз:
Прогноз для жизни почти всегда благоприятный. Прогноз для трудоспособности может быть весьма различным и зависит от множества факторов. Для предупреждения развития обострений всем таким больным рекомендуется избегать чрезмерных физических нагрузок. Иногда приходится менять место работы либо переходить на более шалящий график. В более тяжелых случаях трудоспособность утрачивается полностью и больной получает ту или иную группу инвалидности.


