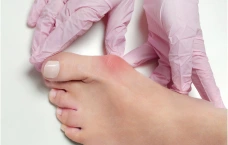
Hallux valgus («косточка», «шишка» на ногах) - отклонение (отведение) большого пальца стопы кнаружи.
Этиология Hallux valgus:
- поперечное плоскостопие, когда плюсневые кости стопы расходятся в виде веера. При этом I плюсневая кость смещается в медиальном направлении, что во время ношения обуви приводит к смещению большого пальца стопы кнаружи;
- наследственность;
- избыточный вес;
- длительные статические нагрузки на стопы;
- чрезмерная подвижность суставов;
- варикозная болезнь;
- повышенная растяжимость связок, фасций и кожи;
- врожденные деформации;
- травмы стопы;
- ряд заболеваний, при которых наблюдается нарушение нервной регуляции мышц голени и стопы (например, полиомиелит);
- ношение обуви на высоком каблуке, узкой обуви или неверно подобранной по размеру.
Патогенез Hallux valgus
При вальгусной деформации стопы значительно увеличен угол между I и II плюсневыми костями. При этом I-я плюсневая кость начинает смещаться внутрь, а первый палец, удерживаемый приводящей мышцей, смещается кнаружи. Из-за этого её головка начинает образовывать бугорок, который называют «косточкой на ногах». Так как в этом случае большой палец ноги не может по-прежнему «смотреть» внутрь, он начинает постепенно отклоняться наружу.
Вследствие постоянного давления выступ «косточки» воспаляется, так как конфликтует с обувью. Это, как правило, приводит к бурситу, то есть воспалению слизистой сумки сустава.
Кроме того, вследствие постоянного давления начинаются изменения кости в районе головки I-ой плюсневой кости. Изменения в кости приводят к припухлости, повышенной чувствительности, болезненности и чрезмерной раздражительности «косточки» на большом пальце.
Неправильные расположение и угол наклона большого пальца ноги приводят к преждевременному износу основного сустава, поражению хряща и значительному увеличению размера костного нарастания на ноге.
Клиническая картина при Halluxvalgus:
- жалобы на боль в области I плюснефалангового сустава;
- деформированная стопа (распластанная);
- незначительная или умеренная гиперемия в проекции I плюснефалангового сустава;
- пальпация безболезненна или нерезко болезненна;
- по внутренней поверхности стопы в области I плюснефалангового сустава определяется костный экзостоз и уплотнение кожи;
- наличие шишки (уплотнения) в области сустава у основания большого пальца;
- образование мозоля;
- наблюдается локальный отек;
- движения в I плюснефаланговом суставе, как правило, ограничены (степень ограничения движений может значительно варьироваться);
- при максимальном разгибании I пальца может возникать боль.
Степени Halluxvalgus:
- При I степени отклонение I пальца составляет 10—15°. В это время появляются ноющие боли, усиливающиеся к концу дня, по внутренней поверхности головки I плюсневой кости. При этом постоянно травмируется кожа в области головки, где сначала появляется покраснение, и затруднено ношение обуви. Затем на этом месте развивается бурсит с частыми обострениями.
- При II степени отклонения I пальца кнаружи угол составляет 20°. К этому времени внутренняя поверхность головки I плюсневой кости испытывает давление в обуви, что вызывает огрубение кожи и бурситы, которые имеют хроническое течение. Позднее может развиваться травматический экзостоз головки I плюсневой кости, а в I плюснефаланговом суставе — подвывих. Боли при этом резкие, на подошвенной поверхности стопы появляется «натоптыш» в проекции головки III плюсневой кости.
- При III степени отклонения I пальца стопы кнаружи угол отведения составляет до 30°. Боли в I пальце резкие, изнуряющие. Деформация I пальца отчетливая. Кожа по внутренней поверхности головки I пальца грубая. Экзостоз головки выражен. Омозолелость на подошве в проекции II и III плюсневых костей покрытаороговевающим эпителием. Отмечаются сильные боли на подошве стопы в результате давления головки III плюсневой кости на ветвь подошвенного нерва. На рентгенограмме стопы в прямой проекции выявляются выраженный экзостоз головки I плюсневой кости, веерообразное расхождение головок плюсневых костей, подвывих I пальца стопы кнаружи, ротация I плюсневой кости кнаружи и расположение сесамовидных костей не на подошвенной поверхности, а в межпальцевом промежутке и, наконец, выраженные явления деформирующего артроза I плюснефалангового сочленения.
Диагностика Halluxvalgus:
- Внешний осмотр пациента
- Сбор анамнеза
- Рентгенодиагностика
Лечение Halluxvalgus:
- Лечение при I степени паллиативное. Местно обрабатывают кожу внутренней поверхности головки I плюсневой кости 3% спиртовым раствором йода, особенно при начальных явлениях бурсита. К концу дня делают ванны для стоп, производят самомассаж мышц конечностей. Для уменьшения постоянных болей применяют физиотерапевтические процедуры. В этом случае рекомендуется ношение специальной поролоновой прокладки между I и II пальцами стопы для предупреждения вынужденного отведения I пальца кнаружи, а также валика Зейтца для поднятия поперечного свода в проекции головок II и III плюсневых костей. В последнее время стали широко применять специальную резиновую ленту шириной до 5 см, которой стягивают одновременно головки плюсневых костей, а под головки II и III плюсневых костей подкладывают специальный валик типа валика Зейтца, при этом осуществляются механическое сведение головок всех плюсневых костей и поднятие их с помощью валика. В этом случае нагрузка на передний отдел стопы будет приходиться на головки I и V плюсневых костей, а не на II, III и IV кости.
- Консервативное лечение при II степени состоит в проведении тепловых водных процедур, ФТЛ, массажа. Однако все это дает меньший эффект, и необходимо ношение специальной ортопедической обуви, однако она не всегда эстетична и больные от нее вынуждены отказываться. В этот период больным показано оперативное вмешательство.Существуют более 130 способов операций. Они носят патогенетический характер, но, по сути дела, поражение стопы сохраняется. Наиболее известна операция типа Шеде — Брандеса, суть которой сводится к удалению костно-хрящевого экзостоза по внутреннему краю головки I плюсневой кости и резекции основания проксимальной фаланги I пальца стопы. После операции необходимо постоянно носить ортопедическую стельку в обуви для коррекции сводов стопы и прокладки между I и II пальцами с целью удержания I пальца в правильном положении.
- Консервативное лечение при III степени эффекта не дает. Помогает в какой-то степени ортопедическая обувь. В этой стадии производят реконструктивные операции, которых предложено несколько сотен, однако чаще применяют сочетание операции Шеде — Брандеса с остеотомией клиновидной и I плюсневой костей с фиксацией интрамедуллярно трансплантатом или интрамедуллярной металлической конструкцией. Следующим этапом операции является создание подошвенной поперечной связки стопы с применением лавсановой ленты, которую проводят вокруг диафизов I и V плюсневых костей, стягивают и фиксируют ею головки плюсневых костей на подошвенной стороне (модификация Куслика). После 8-недельной иммобилизации гипсовой повязкой необходимо носить ортопедические стельки с формированием продольного и поперечного сводов и прокладкой между I и II пальцами стопы.
Уход при Halluxvalgus
Как правило, больному не требуется дополнительный уход, он в состоянии обслуживать себя самостоятельно.
Профилактика Halluxvalgus
Чтобы заболевание не возникло и не прогрессировало, следует полностью исключить факторы, которые способствуют его быстрому развитию:
- выбирайте удобную обувь (невысокий каблук и просторный носок в повседневной обуви);
- обратите внимание на профилактику плоскостопия;
- чаще в летнее время ходите босиком (дома, на пляже, по огороду и т.д.);
- используйте ортопедические приспособления (стельку-супинатор, ночную лонгету для первого пальца, П-образную шину для второго пальца).
Прогноз
Условно неблагоприятный, состояние является медленно прогрессирующим, в итоге приводящим к инвалидизации, хирургическое лечение не устраняет причины возникновения патологии, а лечение основного заболевания лишь замедляет процесс развития деформации. При адекватно выполненном хирургическом вмешательстве наблюдается относительно длительная компенсация состояния больного.