Клещ Demodex относится к условно-патогенным микроорганизмам кожи человека. Он может существовать на коже абсолютно здоровых людей, не вызывая каких-либо клинических проявлений. По разным данным, бессимптомными носителями клеща Demodex являются от 20% до 100% населения [1].
Условия для патогенного воздействия
Для того чтобы Demodex оказал свое патогенное действие, необходимы определенные условия.
К ним относятся:
- Снижение иммунитета, в том числе при первичных и вторичных иммунодефицитах.
- Нарушение функции сальных желез, а также изменение химического состава кожного сала.
- Эндокринные и метаболические нарушения.
- Заболевания нервной системы и желудочно-кишечного тракта.
Довольно часто снижение иммунитета кожи возникает вследствие использования иммуносупрессивных препаратов, к которым в том числе относятся глюкокортикостероидные наружные средства, зачастую используемые пациентами бесконтрольно и не по назначению.
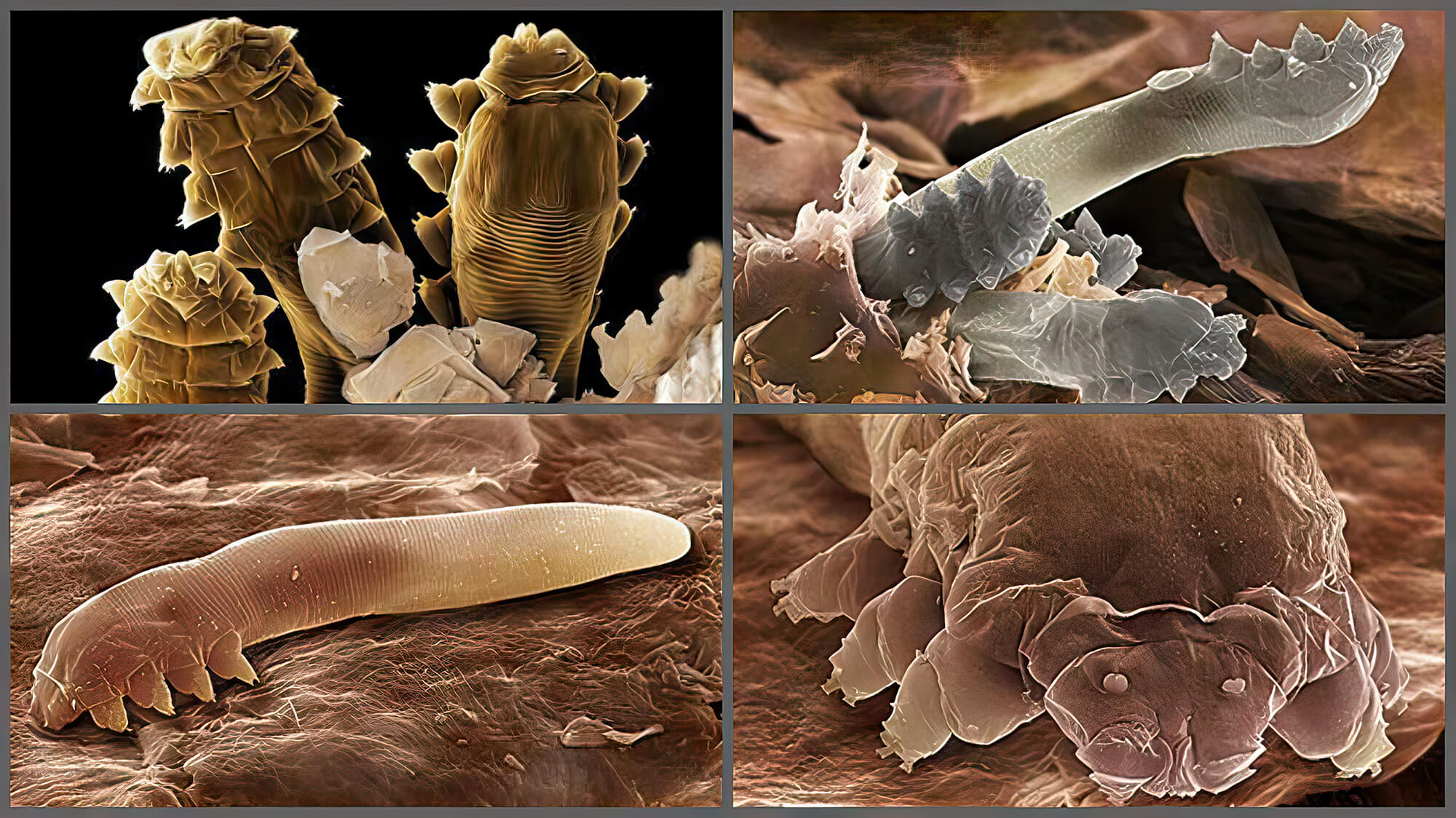
Диагноз «демодекоз»: есть ли он? [2]
В последнее время существование демодекоза как отдельного диагноза поставлено под сомнение.
Клещ не является основной причиной или возбудителем заболеваний кожи. Он скорее выполняет функцию агента, который способствует развитию тяжелых форм дерматозов, отягощает их течение, а также поддерживает воспалительную реакцию в коже.
На коже человека выделяют два основных вида клеща Demodex: Demodex folliculorum longus и Demodex folliculorum brevis. Они сходны по своему строению, а отличаются по преимущественному месту локализации.
Так, Demodex folliculorum чаще всего колонизирует волосяные фолликулы, а Demodex brevis — сальные и мейбомиевые железы.
Клещ питается кожным салом и клеточными белками.
В связи с этим чаще всего Demodex поражает места наибольшего скопления сальных желез: центральную часть лица, лоб, надбровные дуги, носогубные складки, щеки, нос, подбородок, наружный слуховой проход, а также веки, содержащие большое количество видоизмененных сальных, так называемых мейбомиевых желез.
Патогенность клеща Demodex связана с Bacillus oleronius, которая колонизирует его кишечник. Антигены этих бактерий вызывают повышенную сенсибилизацию, способствуют выработке провоспалительных цитокинов и развитию воспалительной реакции кожи.
Считается, что диагностически значимым количеством особей является более 5 на 1 см².
В то же время последние исследования показывают, что количество особей в соскобе не влияет на степень тяжести дерматоза. Поэтому необходимость проведения соскоба кожи ставится под сомнение.
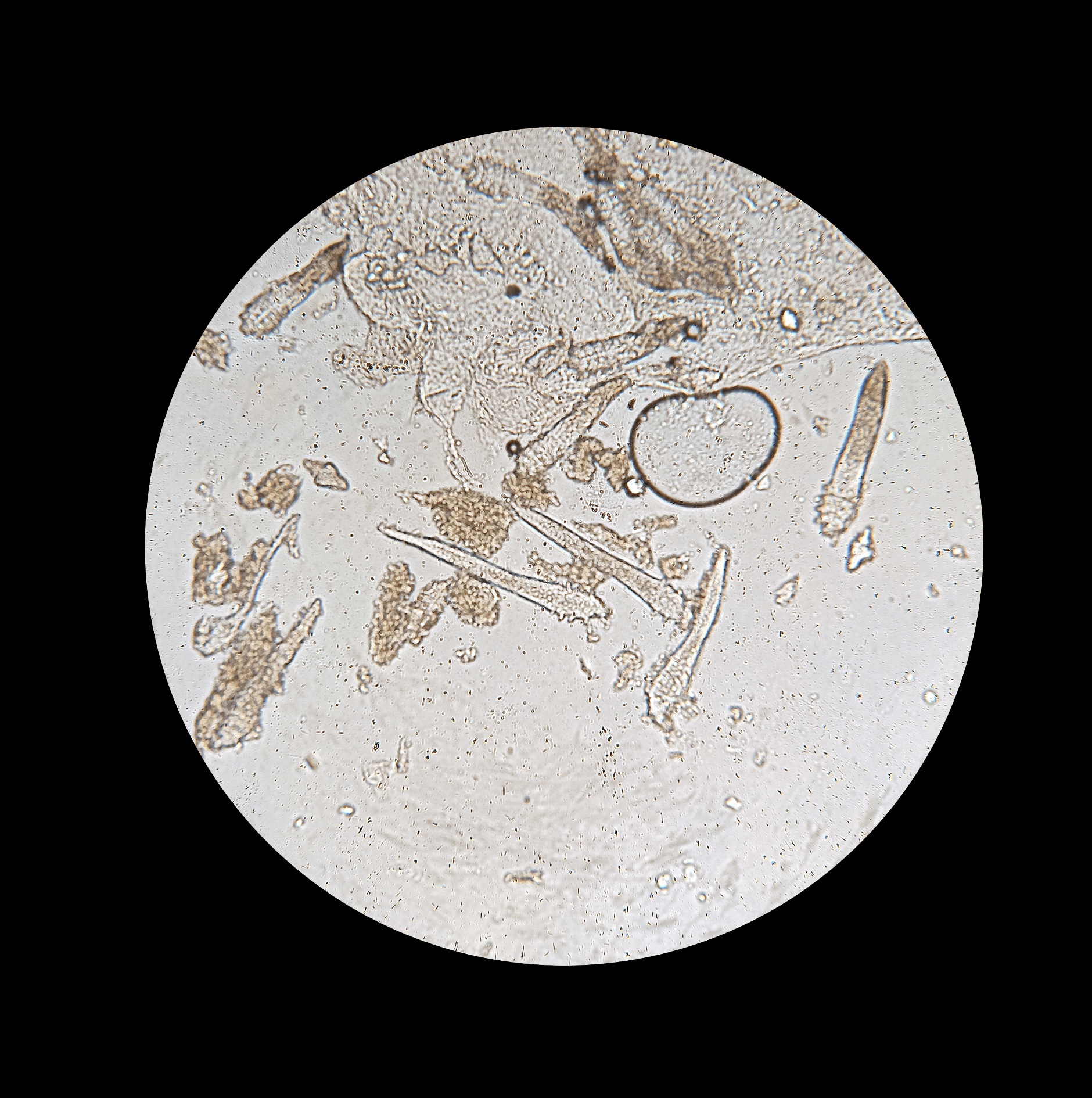
Клещ Demodex и акне [3]
Ранее клещу Demodex отводилась значимая роль в развитии акне. На сегодняшний день, ссылаясь на многочисленные исследования, можно сказать, что это миф. Клещ не принимает участия в патогенезе этого заболевания и не является его причиной.
Проведение соскоба кожи на клеща Demodex для диагностики акне и дальнейшая противопаразитарная терапия не являются целесообразными.
Установлено, что клещ влияет на течение таких дерматозов, как розацеа и периоральный дерматит, а также может вызывать воспалительные заболевания глаз (блефарит, блефароконъюнктивит, мейбомиит, халязион, кератит и др.).
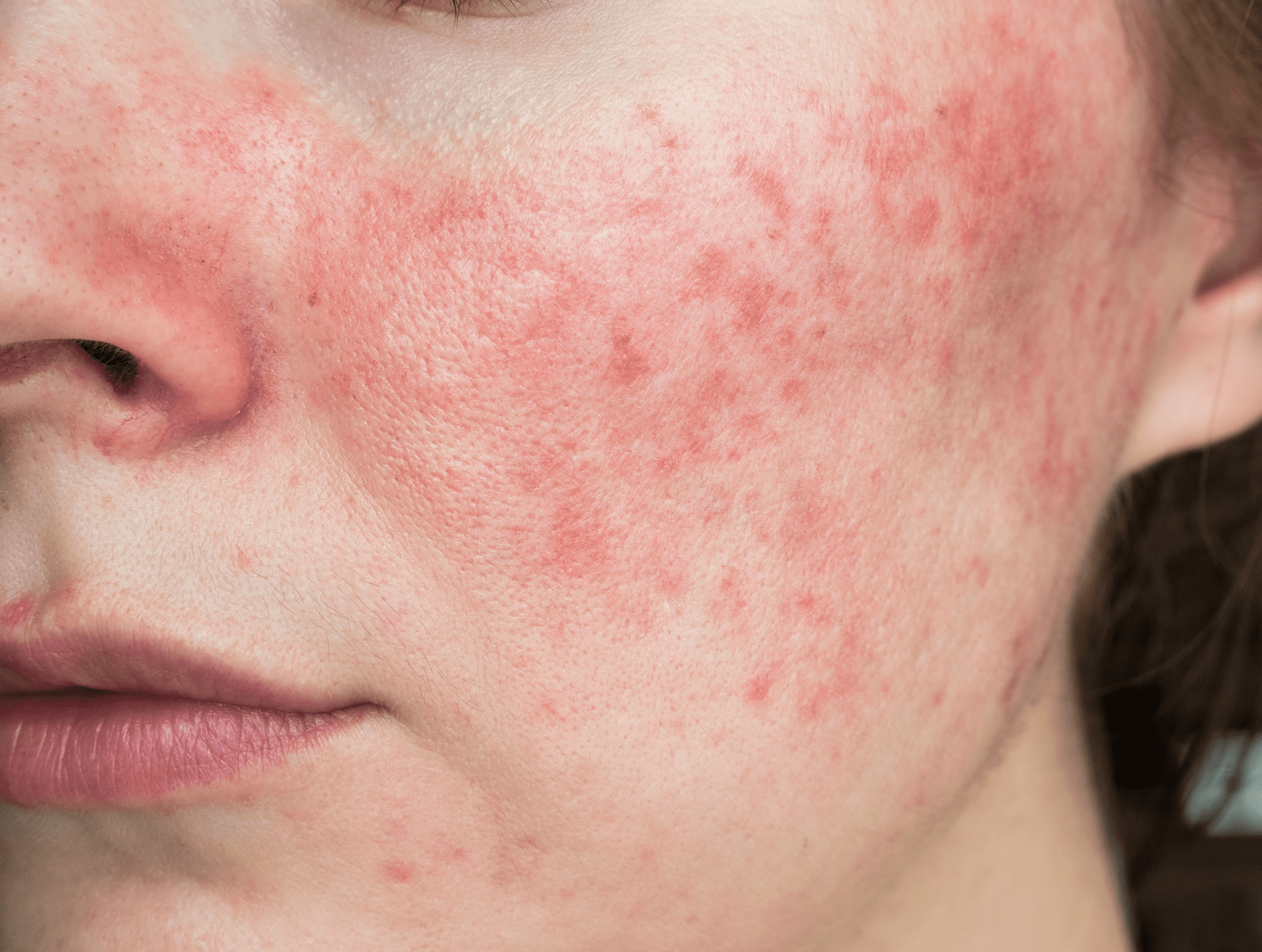
Клещ Demodex и розацеа [4]
Клинические симптомы розацеа включают покраснение (эритему) и шелушение, сосудистые звездочки (телеангиэктазии), папулезные и пустулезные высыпания, утолщение и неравномерную бугристость кожи.
При этом пациенты могут ощущать покалывание, жжение, сухость, стянутость и напряжение кожи, отек, иногда — болезненность.
Ключевыми моментами в возникновении розацеа являются генетическая предрасположенность, повышенная иммунная реактивность кожи, а также нарушение нейрососудистой регуляции сосудов.
Клещ относится к так называемым триггерным факторам, которые провоцируют возникновение или обострение клинических проявлений розацеа.
К этим факторам также относятся:
- солнечная инсоляция;
- воздействие высоких и низких температур;
- определенные метеорологические условия (ветер, высокая влажность воздуха);
- употребление острой, горячей пищи и напитков;
- употребление алкоголя;
- психоэмоциональный стресс;
- повышенные физические нагрузки, перенапряжение;
- использование некоторых косметических средств, в частности содержащих этиловый спирт.
Основной задачей терапии розацеа является достижение стойкой ремиссии заболевания. Поэтому очень важно исключить или минимизировать воздействие вышеперечисленных триггерных факторов.
Безусловно, в лечении розацеа применяются различные наружные и системные медикаментозные средства.
Но ошибочно полагать, что можно полностью вылечить заболевание, уничтожив Demodex.
Терапия должна быть комплексной. Она включает в том числе бережный уход за кожей и использование фотозащитных средств.
Если говорить о лекарственной терапии розацеа, то уже длительное время успешно используются наружные препараты метронидазола и азелаиновой кислоты.
В последние несколько лет «золотым стандартом» наружной терапии стал ивермектин, обладающий сразу двумя эффектами: выраженным противопаразитарным, уменьшающим популяцию клещей, а также противовоспалительным, влияющим на выраженность папуло-пустулезных элементов.
Для уменьшения эритемы используется бримонидина тартрат, действующий на рецепторы к сосудам.
При тяжелом течении заболевания применяют системные ретиноиды (изотретиноин) и антибиотики (доксициклин).
Среди аппаратных методик распространены: широкополосный импульсный свет (IPL), калий-титанил-фосфатный (КТР), александритовые, неодимовые и диодные лазеры.
В нашей клинике используется IPL-терапия (широкополосный импульсный свет) на многофункциональной платформе М22 компании Lumenis (США).
С помощью света заранее подобранной длины волны осуществляется избирательное воздействие на гемоглобин и оксигемоглобин расширенных сосудов, которые зачастую остаются резистентными к действию наружной терапии.
Данный аппаратный метод является одним из самых эффективных в лечении розацеа, уменьшая выраженность сосудистой сети и эритемы лица, обеспечивая стойкий клинический результат.
Вспомогательными методами являются: микротоковая терапия и криотерапия.
Все вышеперечисленные методики уменьшают плотность клещей на коже, оказывают сосудосуживающее и противовоспалительное действие.
Таким образом, можно проследить, что комплексное лечение розацеа уже подразумевает под собой воздействие на клеща Demodex. Поэтому на сегодняшний день не рекомендовано проводить лабораторные исследования на данного клеща.
Список используемой литературы
- Demodex: The worst enemies are the ones that used to be friends;
- Кубанов А. А., Галлямова Ю. А., Гревцева А. С. Демодекоз: учеб. пособие;
- Шварц Н. Е., Плотникова О. Н. Новые методы рациональной терапии демодекоза;
- Jonette E. Keri, MD, PhD, University of Miami, Miller School of Medicine. Розацеа.
Обучение по фотодинамической терапии
Обучение по фотодинамической терапии на Revixan Duo Light Midi