Индивидуальные ортопедические стельки и ортозы

Жизнь в городе неизбежно приводит к проблемам опорно-двигательного аппарата. Ну не было при создании человека предусмотрено, что он большую часть жизни будет ходить по плоской поверхности и в обуви! Естественно, при таком раскладе возникают различные деформации стопы, прежде всего плоскостопие. Поэтому индивидуальные ортопедические стельки давно стали не роскошью, а насущной необходимостью.
Человеческая стопа – это уникальная конструкция из 26 костей и 23 суставов, способная не только обеспечивать нам сцепление с земной поверхностью, но и передвижение по разному рельефу. В отличие от животных, вес тела человека при стоянии, ходьбе, беге, прыжках распределяется не на четыре точки опоры, а только на две, что делает каждую из них незаменимой.
Правильно устроенная неповреждённая стопа прекрасно амортизирует при движении, гася ударную нагрузку и не позволяя ей передаваться на вышележащие отделы (коленные, тазобедренные суставы, суставы позвоночника).
Что такое плоскостопие и в чём его опасность?
Здоровая стопа имеет два свода: продольный (по наружному краю) и поперечный (под пальцами). Таким образом, опора идёт не на всю площадь, что даёт возможность амортизировать и распределять нагрузку при ходьбе.
При уплощении стопы своды понижаются или исчезают, рессорная функция снижается. При этом повреждаются как кости, связки и суставы самих стоп, так и вышележащих отделов (коленный, тазобедренный суставы, позвоночник). На выходе: артриты, артрозы, сколиозы, деформации стоп и даже варикозная болезнь. По сути, плоскостопие – основа всех последующих деформаций.
Плоскостопие может быть врождённым (очень редко, как следствие пороков развития плода) и приобретённым. Приобретённое плоскостопие может развиться в результате травмы (переломы) или заболевания (рахит, полиомиелит и др.). Однако в 80% случаев оно является статическим.
Как проходит процедура
30 минут
45 минут
не требуется
Причины статического плоскостопия:
- наследственная слабость мышечно-связочного аппарата стопы;
- недостаточная нагрузка, слабые мышцы стоп;
- избыточная масса тела;
- повышенная нагрузка на стопы (высокий каблук, беременность, «стоячая» профессия);
- неправильно подобранная обувь.
Ортопедические стельки как выход из ситуации
Если речь идёт о ребёнке, то при своевременно начатых лечебных мероприятиях: гимнастика, массаж, ношение ортозов (ортопедических стелек) можно добиться хорошего эффекта вплоть до полной нормализации стопы.
У взрослого человека со сформированным костно-мышечным аппаратом избавиться от деформации, особенно выраженной, полностью не получится. Поэтому для предотвращения прогрессирования патологии и развития осложнений наряду с гимнастикой и массажем обязательно назначается ношение ортопедических стелек.
Показания к ношению индивидуальных ортопедических стелек:
- Любая деформация стопы и пальцев у взрослых людей со сформированным сводом. Особенно, если это сопровождается болевым синдромом.
- Врождённая, травматическая, рахитическая или паралитическая деформация стопы у детей и взрослых.
- Укорочение одной из конечностей («синдром короткой ноги») в любом возрасте.
- Артрозы (артриты), нестабильность, деформация мелких суставов стопы, а также голеностопного, коленного и тазобедренного суставов различной этиологии.
- Синдром диабетической стопы (трофические язвы, гиперчувствительность подошвенной поверхности стоп).
- Пяточная шпора.
- Подагра.
- Неврома Мортона.
Преимущества изготовления индивидуальных стелек
Человек асимметричен. Наши стопы отличаются не только тем, что одна правая, а другая левая. Есть масса нюансов иногда заметных, иногда не очень бросающихся в глаза. Соответственно, чтобы провести действительно эффективную коррекцию стелька чётко должна соответствовать особенностям конкретной стопы. Это возможно лишь при индивидуальном изготовлении.
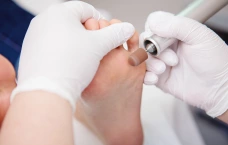
Этапы изготовления ортопедических стелек
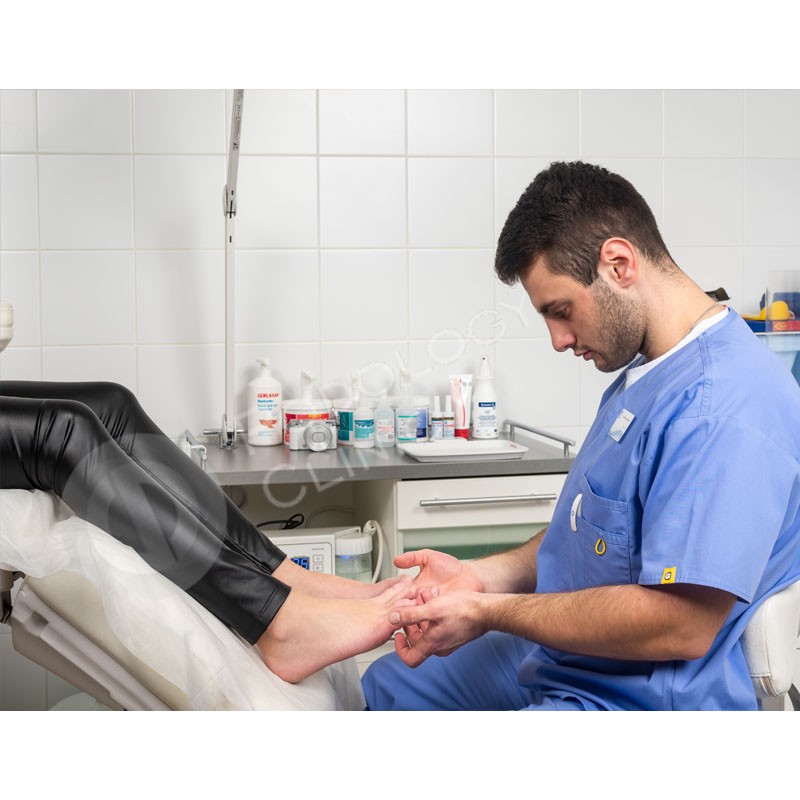
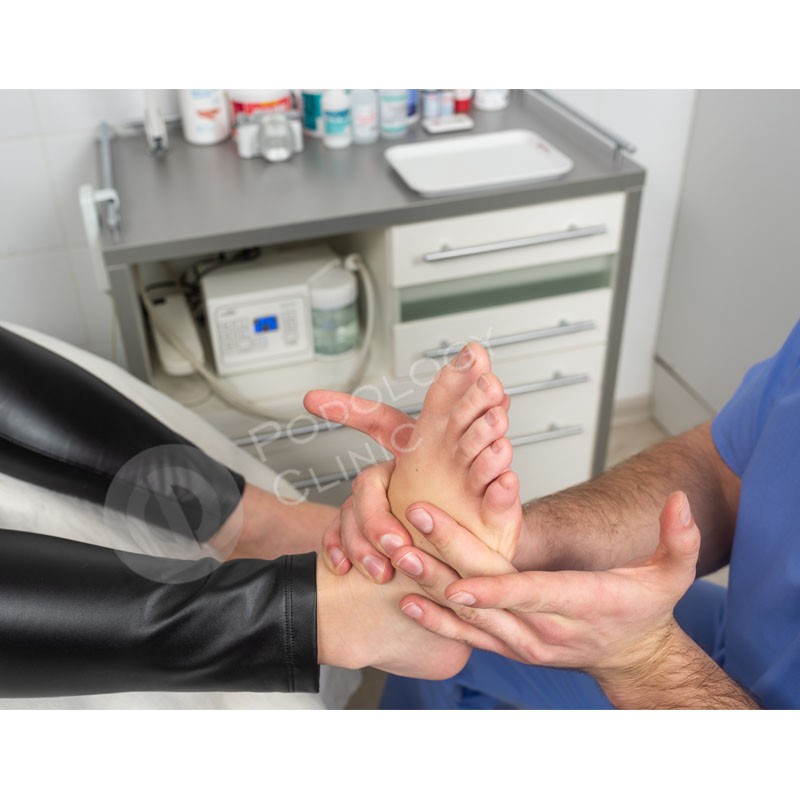
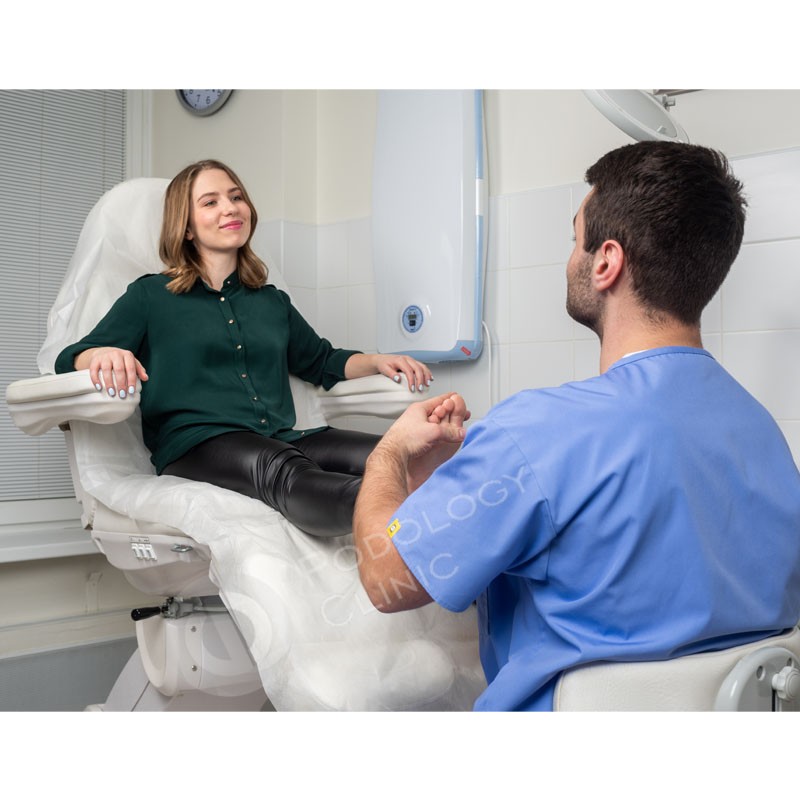
- Производится осмотр нижних конечностей в положении сидя и в положении стоя. Оценивается состояние коленных и голеностопных суставов, положение продольной оси голени, положение пяточной кости, измеряется высота продольного свода стопы без нагрузки и под нагрузкой, определяется наличие «синдрома короткой ноги».
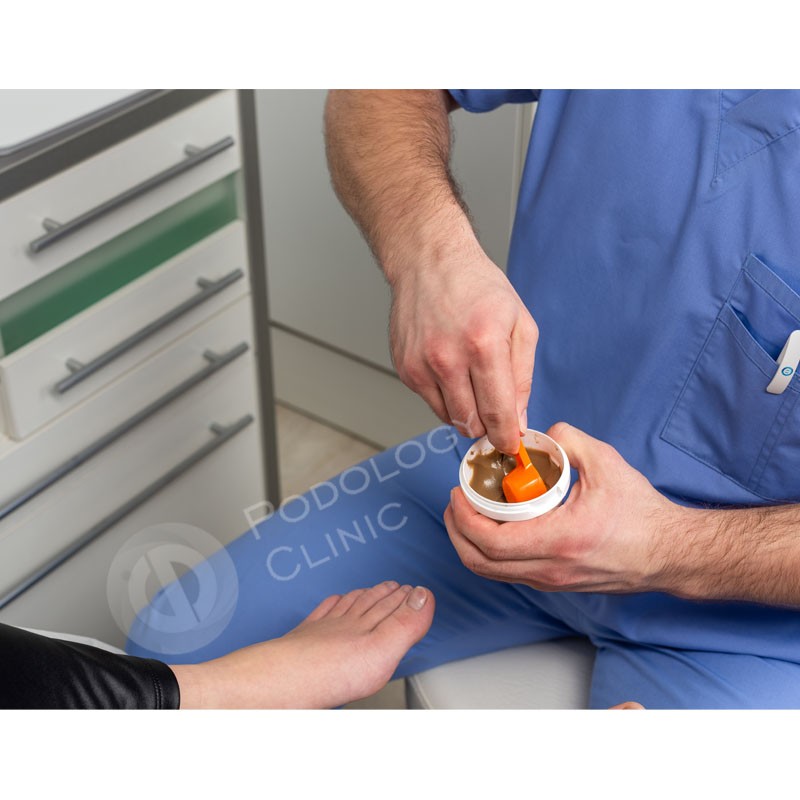
- В положении пациента сидя врач по очереди устанавливает каждую стопу в ёмкость со специальной полиуретановой пеной, выводит её в нейтральное (правильное) положение и путём нажима погружает стопу в пену. В Клинике подологии Полёт для получения отпечатка используется пена немецкого концерна Otto Bock, мирового лидера в производстве протезно-ортопедических изделий.
- Затем негативные отпечатки в пене заполняются жидкой гипсовой смесью. После её застывания образуются позитивные слепки стопы.
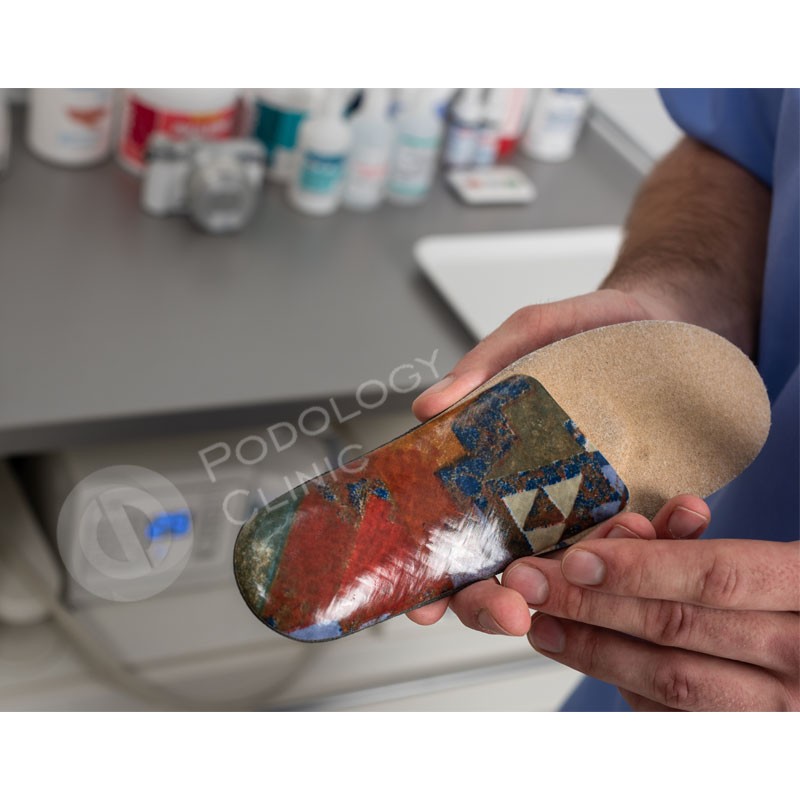
- По слепку стопы в течение 2-4 недель изготавливается индивидуальная стелька, таким образом, что её внутренняя поверхность представляет собой копию подошвенной поверхности стопы.
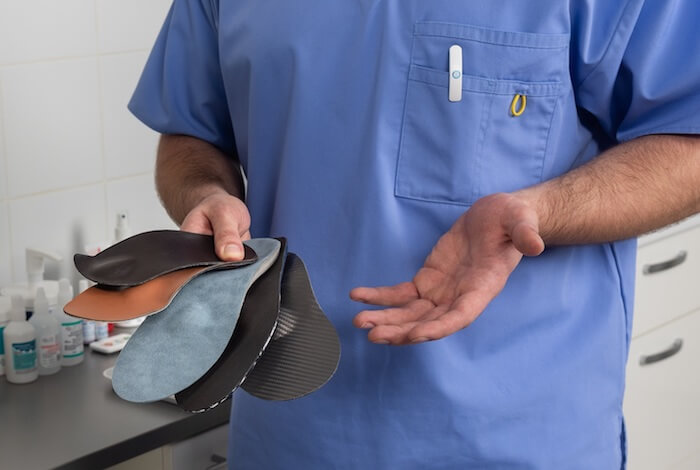
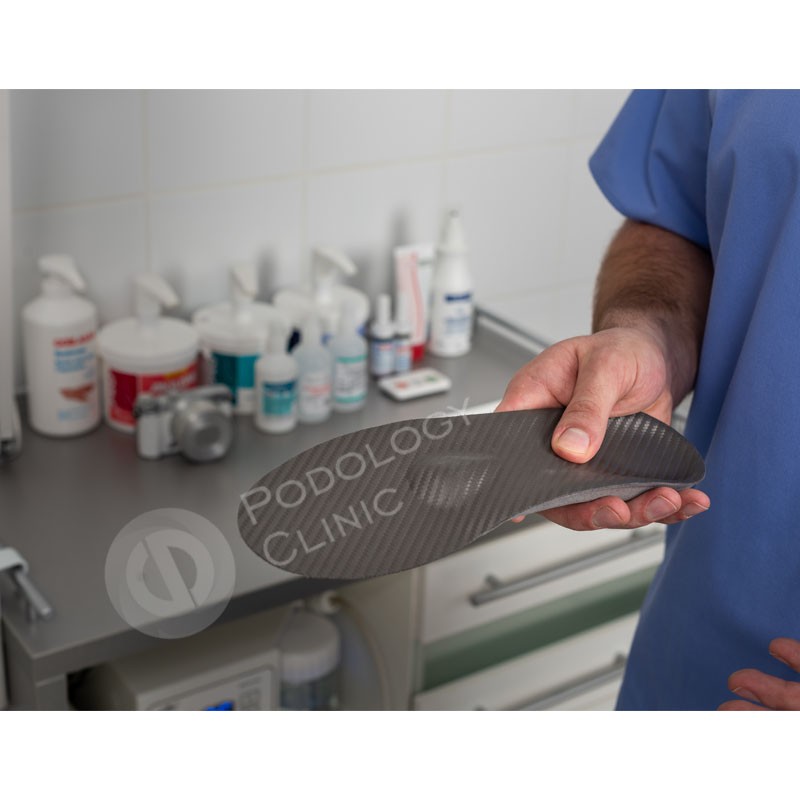
Внимание, инновация! Теперь в Клинике подологии Полёт можно заказать индивидуальные ортопедические стельки на карбоновой основе.
Индивидуальные ортопедические стельки на карбоновой основе
Название «карбон» (он же углепластик) происходит от латинского имени углерода "carbone". Углепластики представляют собой материалы, состоящие из переплетённых тонких нитей углерода в матрице из полимерных (например, эпоксидных) смол.
Прелесть углеродного волокна в его невероятной упругости и растяжимости. Сломать тонкую нить легко, а порвать весьма сложно. Из нитей сплетается ткань. Для увеличения прочности слои ткани укладываются друг на друга так, чтобы волокна были ориентированы в разных направлениях. Слои скрепляются смолами. На выходе получается очень прочная конструкция, при этом очень тонкая и лёгкая, превосходящая многие известные материалы. Углепластик широко применяется, заменяя металлы при изготовлении лёгких, но прочных деталей – от стоек туристических палаток до частей самолётов и космических кораблей. Единственным минусом данного материала является его относительно высокая стоимость, которая обусловлена сложностью изготовления.
Сегодня в нашей Клинике подологии Полёт можно прикоснуться к высоким технологиям и заказать индивидуальные ортопедические стельки для детей и взрослых на основе углепластика.
Показания к их ношению те же, что и для любых других. Однако они имеют ряд преимуществ:
- Высокая прочность, а соответственно, и более долгий срок службы.
- Эластичность: карбоновая основа имеет разрезы, позволяющие свободно выполнять все необходимые движения стопой, не создавая ощущения колодки на ноге.
- Лёгкость и тонкость. Можно изготовить очень тонкие стельки, подходящие для узкой модельной обуви, в том числе и на высоком каблуке.
Примеры изготовления индивидуальных ортопедических стелек
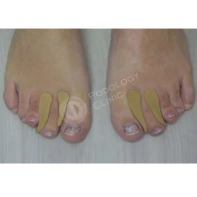
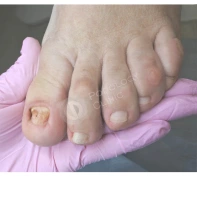
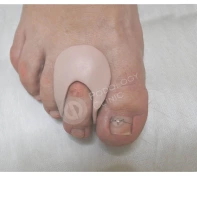
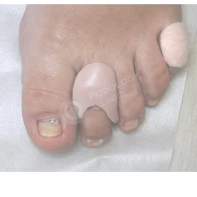
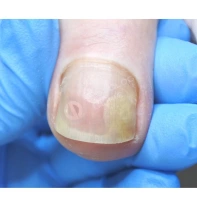
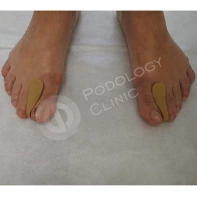
Ортозы для пальцев и пяток
Ортозом (или ортезом) называется внешнее устройство или приспособление, которое осуществляет поддержку или помогает выполнять движения сегментов тела.
Частным случаем ортоза является ортопедическая стелька, которая вкладывается между подошвой обуви и стопой. Она имеет целью установку и поддержание стопы в правильном нейтральном положении. Существуют изделия массового производства, ориентированные на решение той или иной проблемы. Однако для решения конкретной задачи у конкретного пациента требуется индивидуальный подход.
Для мобилизации деформированных суставов и защиты перегруженных участков переднего и заднего отдела стопы используются специальные ортозы для пальцев и пяток.
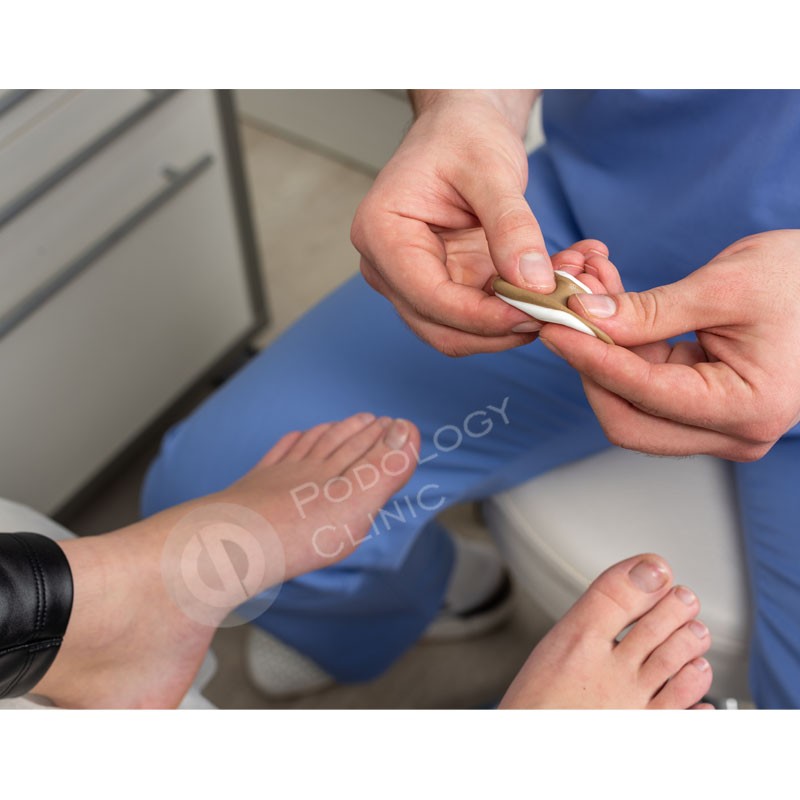
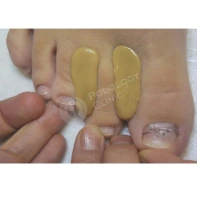
Процесс изготовления ортоза
Классификация ортозов
- С наружным берцем – терапевтическое средство с противоупором для пятки. Представлено в виде базовой конструкции, дополненной высокой деталью, расположенной по наружному краю задней части. Применяется при избыточной пронации (опускании продольного свода), для коррекции заднего отдела стопы при вальгусной деформации.
- Удлиненный по наружному краю. Вытянутый наружный бортик достигает плюсневых костей IV-го и V-го пальцев, а внутренний располагается ближе к I кости. За счет скошенной конструкции стопа выворачивается наружу. Предназначен для исправления переднего отдела нижней части ноги.
- Удлиненный с внутренней стороны. Достигая ногтевой пластины первого пальца, иммобилизует плюснефаланговый сустав. Используется при дегенеративной деформации, для устранения суставных болей.
Кроме того, для коррекции положения пальцев и пяток применяются индивидуальные ортозы:
- Клиновидные (расширяют межпальцевые промежутки, способствуя снижению давления);
- Для молоткообразных пальцев (снимают нагрузку с передней части стопы, корригируют вальгусную деформацию, разгружают места наибольшего сдавливания в области пальцевых суставов, облегчают состояние при невралгии Мортона).
- Ортоз – «чашечка» (снижает нагрузку с наиболее чувствительной области и исправляет неправильное положение первого пальца).
- Ортоз – «перстень» (используется для коррекции центрального суставного сочленения мизинца).
- Метакорректор (приподнимает плюсневые кости и тянет II палец вниз, снимая нагрузку и предотвращая укорачивание сухожилий).
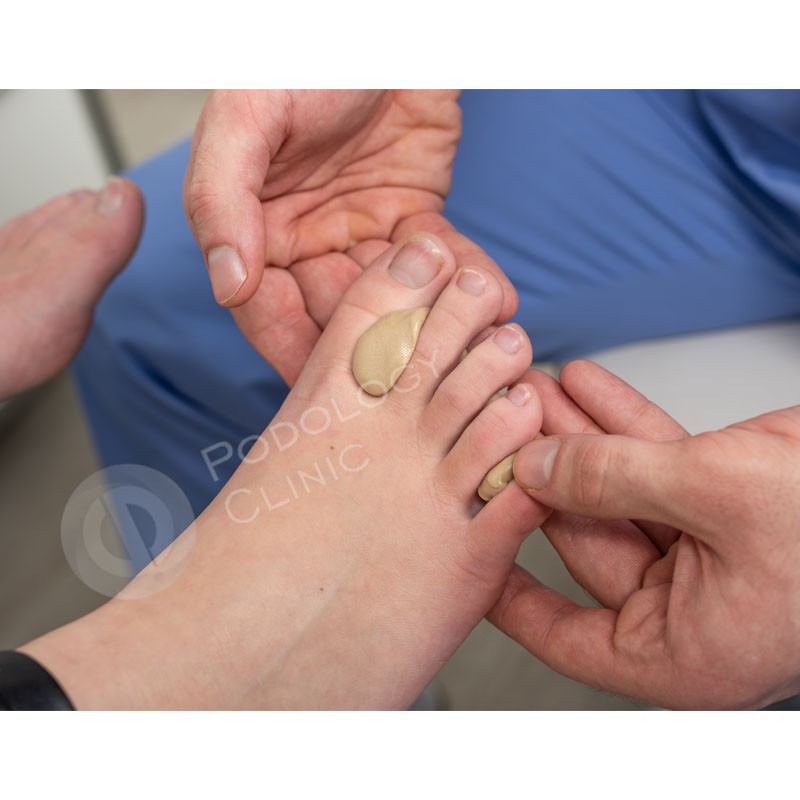
При изготовлении декомпрессионных устройств используются силиконы. Они отличаются гипоаллергенностью, устойчивостью к влаге и воздействию химических веществ. При необходимости некоторые из них оснащаются тканевой прослойкой.