Онкологические заболевания являются серьезной проблемой во всем мире. По данным Федеральной Службу Государственной статистике в 2018 году от онкологических заболеваний в России погибло более полумиллиона человек, что составляет около 33% от всех смертей в 2018 году.
К традиционным методам лечения злокачественных новообразований относятся хирургическое вмешательство, лучевая терапия, химиотерапия. Хирургическая операция и лучевая терапия являются формами местного лечения, при которых опухоль либо удаляется полностью, либо разрушается. Задача химиотерапии, являющейся системным методом, состоит в уничтожения патологических клеток, включая те, что уцелели после местного лечения патологии. Методы применяются как самостоятельно, так и в комплексе - в сочетании, которое определяют врачи, исходя из вида и стадии рака, а также из общего состояния больного.
Зачастую мишени химиотерапевтических препаратов не обладают специфичностью и встречаются в нормальных клетках и тканях организма, таким образом возникает токсический эффект терапии, который определяется механизмом действия, метаболизмом лекарственного средства, дозой и длительностью его применения. Выявление побочных эффектов во время курса химиотерапии становится причиной уменьшения дозы, продолжительности лечения или вовсе показанием к его прекращению. Наиболее часто встречаются кожные токсические реакции, так как в кератиноцитах кожи и ее придатках широко представлен рецептор эпидермального фактора роста. Он экспрессируется в клетках фолликулярного эпителия, потовых и сальных железах, капиллярах дермы и обусловлен развитием нежелательных побочных реакций. Патогенетически это проявляется ослабленным ростом и миграцией кератиноцитов и экспрессией воспалительных цитокинов этими клетками.
К осложнениям химиотерапии можно отнести:
- Нейтропения (снижение уровня нейтрофилов в крови, отвечающих за борьбу с бактериальной инфекцией) и, как следствие, возникновение и развитие этих инфекций.
- Нередко возникающие кровотечения, вследствие тромбоцитопении.
- Анемия.
- Тошнота и рвота — они относятся к побочным действиям цитостатиков, чрезвычайно тяжело переносимых больными. Дегидратация, анорексия, электролитные нарушения и кровотечения вследствие надрывов слизистой оболочки желудка (синдром Мэллори – Вейсса) нередко осложняют терапию. Одним из главных механизмов реализации рвотного действия большинства цитостатиков является стимуляция рецепторной триггерной зоны, расположенной в головном мозге.
- Диарея.
- Алопеция
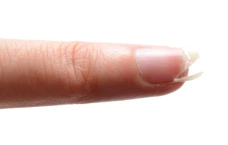
- Дерматологические проявления: угреподобная сыпь — образование фолликулярных папулопустулезных элементов в области себорейных зон лица, верхней трети груди, волосистой части головы и спине, которая сопровождается зудом; ксероз (сухость кожи); зуд разной степени выраженности; паронихия (воспаление околоногтевых валиков), проявляющаяся эритемой (покраснением) и отеком тканей, трещинами и отслоением кутикулы; развитие ладонно-подошвенного синдрома; ониходистрофия.
Далее будут рассмотрены побочные эффекты от применения химиотерапевтических препаратов при лечении онкологических заболеваний, связанные с кожей и ее придатками.
Алопеция (выпадение волос)
Анагеновое выпадение волос – это временная внезапная потеря волос, вызванная ослаблением «зоны фиксации волоса» в волосяной сумке под действием химических агентов. Внезапное выпадение волос наблюдается обычно спустя 1-3 недели после воздействия химических веществ или после применения рентгенологического облучения при терапии злокачественных опухолей. При химиотерапии злокачественных опухолей наблюдается выпадение до 90%, вплоть до тотального облысения. Как правило, выпадение волос в этом случае полностью обратимо. Иногда вновь выросшие волосы оказываются здоровее и крепче тех, которые выпали. Иногда происходит изменение цвета и структуры стержней волос (замена кудрявых волос на прямые и наоборот). Нормальный рост волос восстанавливается после прекращения воздействия химиопрепаратов. На период лечения злокачественных опухолей рекомендуется коротко остричь волосы еще до того, как они начнут выпадать, и до восстановления роста волос пользоваться париками. Специфического лечения не требуется, необходимо подготовить психологически пациента, которому планируется химиотерапевтический курс.
Ладонно-подошвенный синдром
Одной из наиболее частой причиной отмены препарата или снижения его дозы является как раз развитие ладонно-подошвенного синдрома. Частота появления синдрома достигает 50%, а при сочетании с другими противоопухолевыми препаратами — 80%, что может приводить сначала к ограничению повседневной активности, а при дальнейшем развитии и отсутствии дерматологической помощи — к ограничению самообслуживания.
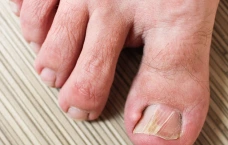
Ладонно-подошвенный синдром начинается с сухости кожи, появления дизестезии (аномальные ощущения, например, «мурашки») ладоней и стоп, шелушения, трещин, а при тяжелых быстроразвивающихся формах возникают пузыри и эрозии. Проявляется на участках кожи в местах повышенного трения или давления, чаще это проекции выступающих костных структур (пяточной кости, области проекций головок плюсневых костей, зоны давления обувью и одеждой). Симптомы возникают в первые недели лечения. Также встречаются проявления ладонно-подошвенного синдрома лишь в виде подногтевых геморрагий с последующим лизисом (отслоением) ногтевых пластин. Патогенезом данного состояния является нарушение ангиогенеза (процесса формирования новых кровеносных сосудов).
Клинические примеры Клиники подологии Полёт. Пациент после курса химиотерапии с поражением ногтевых пластин стоп и кистей.

К факторам риска развития данного синдрома относятся пожилой возраст, женский пол, сопутствующие кожные заболевания (себорея, гипергидроз, дерматиты), тяжесть общего состояния и воздействия общего облучения, тип, дозирование и длительность применяемой химиотерапии и продолжительность пауз между приемами.
Акнеподобная сыпь
Акнеподобная сыпь проявляется воспалением фолликулов в себорейных зонах при приеме противоопухолевых химиотерапевтических препаратов. Акнеподобная сыпь — очень частый дерматологический побочный эффект ингибиторов эпидермального фактора роста, который встречается у каждого 2-го пациента. Для акнеподобной сыпи характерны следующие признаки: раннее появление, как правило, в течение первых 2 недель лечения, максимальная интенсивность между 1-й и 4-й неделями лечения, тенденция к спонтанному улучшению при отмене препарата и к обострению после каждой его инфузии.
Обострению могут предшествовать эритема и дизестезия в течение нескольких дней. Клиническая картина поражения кожи представлена мономорфными асептическими фолликулярными папулами и пустулами, иногда сливающимися и образующими воспалительные бляшки. Акнеподобная сыпь часто сопровождается зудом и даже болезненностью. Первоначально затрагиваются участки с высокой плотностью сальных желез (себорейные зоны): центральная часть лица (лоб, щеки, носогубные складки, нос и подбородок) за исключением периорбитальной области, верхняя часть туловища (обычно V-образная зона). Затем сыпь распространяется на кожу головы, затылок, шею, плечи, иногда даже лобковую область. У некоторых пациентов акнеподобная сыпь покрывает все тело, кроме ладоней и подошв, которые никогда не вовлекаются в процесс.
Образование корок на месте папул в процессе эволюции сыпи не является признаком инфекции и обусловлено высыханием экссудата на поверхности эпидермиса. Затем появляются признаки ксероза, указывающие на нарушение гидролипидного барьера. Мономорфный вид высыпаний и отсутствие себореи позволяют исключить диагноз угревой болезни (акне).
Профилактика и лечение
Для профилактики нежелательных явлений со стороны кожи и ее придатков необходима консультация дерматолога, который будет подбирать наружные средства для нивелирования побочных эффектов от приема лекарственных средств. Рекомендовано использование тёплой воды для гигиенических процедур, ношение комфортной одежды и обуви с силиконовой стелькой, использование масла для душа, увлажняющих кремов, отказ от грубых мочалок.
К сожалению, даже при соблюдении всех профилактических мероприятий избежать нежелательные явления не всегда удается. Для лечения назначаются смягчающие кремы, анальгезирующие, улучшающие репарацию, топические и/или системные стероидные препараты.
.png)
.png)